Volver a ¨Psicofarmacología – Psicodinámica IV (Indice General)¨
4-1. Angustia y ansiedad
La angustia es un estado de atención sensorial y motor. Es sentida como una amenaza o temor, de la cual no es posible precisar el objeto que la provoca. Esta estrechez de garganta u opresión visceral, Angst (alemán), angoisse (francés)], referida al espectro somático, se la denominó ansiedad cuando pasó al plano psíquico. En la actualidad, ambas sirven de manera indistinta, para expresar las tensiones psíquicas y somáticas. En el miedo, es posible precisar el objeto o la causa que lo provoca.
La ansiedad y la angustia son experiencias humanas universales. Son inherentes a la cultura, motivadas por ella y, a su vez, sus motores.
En Inhibición, síntoma y angustia, Freud dice:
Parece como si para cada sujeto existiese un límite más allá del cual fallase su aparato anímico en el dominio de la descarga de magnitudes de excitación que se necesitan utilizar [ … ] ¿de dónde procede el factor que hace durar estas reacciones, el peligro y de dónde la prerrogativa que la angustia parece gozar sobre los otros afectos, de ser el único que provoca reacciones que se diferencian anormalmente de los demás y se oponen como inadecuados a la corriente vital?
El 15 % de la población presenta el más común de los trastornos psiquiátricos «Trastornos por ansiedad».
4-2. Modelos neuroanatómicos del miedo y la ansiedad
La información relevante para la experiencia del miedo o ansiedad incluye:
-vías aferentes, a los sistemas sensoriales exteroceptivos del cerebro, que transmiten desde células receptoras periféricas al tálamo dorsal
-vías eferentes del circuito ansiedad miedo, que median respuestas motoras esqueléticas, neuroendocrinas y autonómicas (amígdala, locus coeruleus, hipotálamo, sustancia gris periacueductal y estriado).
Existe un circuito neuronal funcional relacionado con el miedo y la ansiedad. El mismo estaría determinado por:
1. Un estímulo sensorial aferente (externo o interno), con la intensidad suficiente para producir miedo o ansiedad.
2. Estructuras neuronales, que permiten incorporar una experiencia previa del individuo (memoria), con una apreciación cognitiva del estímulo. Esta interacción es importante para poder ligar un significado afectivo al estímulo específico y generar respuestas adaptativas.
3. Proyecciones eferentes de dichas estructuras neuronales, capaces de mediar respuestas motoras, autonómicas y neuroendocrinas, que facilitan la supervivencia. También pueden generar la aparición patológica de síntomas y signos relacionados con la ansiedad.
La información relevante para la experiencia del miedo o ansiedad incluye a vías aferentes, a los sistemas sensoriales exteroceptivos del cerebro (auditivo, visual, somatosensorial), organizados como canales en serie, que transmiten en forma directa o a través de vías multisinápticas. La información sensorial contenida en un estímulo inductor de miedo o ansiedad, es transmitida desde células receptoras periféricas al tálamo dorsal. Una excepción es el sistema olfatorio, cuyos principales blancos en el cerebro son la amígdala y la corteza entorrinal.
Vías aferentes viscerales alteran la función del locus coeruleus y de la amígdala, ya sea a través de conexiones directas, o por vía de los núcleos paragigantocelularis (PG1) y del tracto solitario.
El tálamo transmite información sensorial a las áreas receptivas sensoriales primarias de la corteza.
Estas regiones sensoriales primarias proyectan hacia áreas de asociación corticales polimodales y unimodales adyacentes. Las áreas de asociación corticales de los sistemas visual, auditivo y somatosensorial envían proyecciones a otras estructuras cerebrales, incluyendo la amígdala, corteza entorrinal, corteza orbitofrontal y girus cingulado. El hipocampo recibe impulsos integrados, convergentes, desde todos los sistemas sensoriales por vía de proyecciones desde la corteza entorrinal.
Mucha de la información sensorial del estímulo inductor de miedo y ansiedad es procesada primero en la corteza sensorial. Luego es transferida a estructuras subcorticales, las cuales están más involucradas en respuestas afectivas, comportamentales y somáticas.
La amígdala también recibe información sensorial directamente desde el tálamo. El núcleo geniculado medio del tálamo envía proyecciones a la amígdala y al hipotálamo. Las áreas talámicas asociadas con el sistema visual también inervan la amígdala. Estos datos avalan que la amígdala es un pilar en la transmisión e interpretación de información sensorial inductora de miedo y ansiedad. La amígdala recibe aferencias desde los sistemas exteroceptivos cortical y talámico y de las vías aferentes viscerales subcorticales. Las interacciones neuronales entre la amígdala y las regiones corticales, tales como la corteza orbitofrontal, habilitan al individuo para iniciar conductas adaptativas basadas en la naturaleza de la amenaza y de la experiencia previa.
Las vías eferentes del circuito ansiedad- miedo, que median respuestas motoras esqueléticas, neuroendocrinas y autonómicas incluyen: amígdala, locus cocruleus (LC), hipotálamo (HPT), sustancia gris periacueductal (PAG) y estriado.
Muchos de los cambios autonómicos debidos a estímulos inductores de ansiedad-miedo son producidos por los sistemas simpático y parasimpático.
Si se estimula el hipotálamo lateral se produce activación del sistema simpático (se incrementa la presión sanguínea, la frecuencia cardíaca, la sudoración, la piloerección, la dilatación de las pupilas).
La activación del núcleo paraventricular del hipotálamo promueve la liberación de una variedad de hormonas y péptidos. El hipotálamo integra la información que recibe de varias estructuras cerebrales coordinando las respuestas simpáticas. La activación simpática y liberación de hormonas asociadas con el miedo y la ansiedad, se produce por estimulación del hipotálamo vía proyecciones desde la amígdala y el locus cocruleus.
EL PGI regula, también, la función simpática.
Los nervios vago y esplénico constituyen importantes proyecciones del sistema nervioso parasimpático. Aferencias al vago incluyen: hipotálamo lateral, núcleo paraventricular, LC y amígdala.
Hay conexiones aferentes al nervio esplénico desde el LC. Así se explican los síntomas viscerales relacionados con la ansiedad, tales como los trastornos gastrointestinal y genitourinario.
El control del musculoesquelético, por el cerebro, en respuesta a emociones es complejo.
Probablemente involucre vías entre las áreas de asociación corticales, de la corteza motora, del estriado y de la amígdala.
La amígdala es una estructura del lóbulo temporal, idealmente situada de manera anatómica, para coordinar respuestas y conductas de miedo en los mamíferos. Envía proyecciones eferentes a un amplio rango de estructuras blanco (corticales y subcorticales).
Las principales proyecciones eferentes son a la corteza: sensoriales primaria y de asociación; prefrontales; olfatoria e hipocampo; estriado ventral (núcleo accumbens, implicado en la recompensa condicionante); núcleo de la estría terminalis (vía principal del factor liberador de corticotrofina ligado al condicionante contextual); hipotálamo y tálamo.
Las proyecciones extensivas (casi enteramente desde el núcleo central de la amígdala) conducen a estructuras del tronco cerebral: núcleo motor dorsal del vago (para el control regulatorio cardiovascular); núcleo parabraquial (involucrado en la regulación respiratoria); locus coeruleus y núcleo dopaminérgico A8, A9, y A10 localizado en el área tegmental ventral (relevante para la recompensa condicionante).
Desde una perspectiva anatómica, la amígdala parece ser una estructura central para coordinar los componentes cognitivos, afectivos, neuroendocrinos, cardiovasculares, respiratorios y musculoesqueléticos, de las respuestas de ansiedad y miedo (ver cap. 1).
La amígdala recibe proyecciones aferentes desde varios sistemas cerebrales relevantes del miedo, haciéndola un área clave para la interpretación y procesamiento de los estímulos de miedo. Muchas de estas aferencias están conectadas recíprocamente, desde las estructuras mencionadas anteriormente.
Las proyecciones aferentes a la amígdala incluyen entonces:
1) las cortezas de asociación y sensorial (n euro transmisión aminoácida excitatoria);
2) tálamo;
3) hipotálamo;
4) núcleo monoaminérgico (locus coeruleus, núcleos dopaminérgico y del rafe dorsal);
5) núcleo parabraquial, el cual proyecta al núcleo central.
6) las aferencias interoceptivas, que proyectan desde estructuras viscerales.
La amígdala tiene información sensorial encauzada hacia ella, desde mecanismos interoceptivos y exteroceptivos. Los datos sensoriales de orden superior son transmitidos hacia ella desde las cortezas sensoriales. Estos inputs le permiten evaluar e interpretar el significado de una amenaza dada.
Varios estudios han proporcionado datos que vinculan a la amígdala directamente a las conductas de ansiedad y miedo. La estimulación eléctrica de la amígdala despierta conductas de miedo en animales, cambios fisiológicos asociados (incremento en la respiración, presión arterial, frecuencia cardíaca, movimientos faciales relacionados con el miedo, ciertas conductas reflejas (tal como el reflejo de sobresalto) y también los niveles de corticosteroides plasmáticos.
Los pacientes con epilepsia del lóbulo temporal han mostrado que la estimulación eléctrica de la amígdala despierta estados de miedo complejos, que parecen tener un flashback cualitativo.
La amígdala juega un rol importante en recuperar de la memoria la carga afectiva, almacenada en estructuras corticales. Las lesiones de la amígdala en distintas especies animales se hallaron asociadas a que las lesiones reducen de forma sustancial las conductas de miedo. Ayuda a determinar las respuestas emocionales a los estímulos sensoriales.
La amígdala tiene fuertes proyecciones a muchas áreas del estriado, incluyendo el núcleo accumbens, tubérculo olfatorio, y regiones del caudado y putamen. La porción del estriado que es inervado por la amígdala, también recibe eferencias desde la corteza orbitofrontal y del área tegmental ventral. Las proyecciones amigdalocorticales y amigdaloestriadas están organizadas topográficamente. Áreas individuales de la amígdala pueden integrar información de los sistemas pálido-estriado-cortical. La importante inervación del estriado y la corteza prefrontal por la amígdala indica que la amígdala es un regulador poderoso de estos sistemas. Estas interacciones entre la amígdala y el sistema motor extrapiramidal son importantes para desarrollar respuestas a estímulos amenazantes, especialmente los relacionados a experiencias adversas previas.
La ablación de la amígdala (particularmente el núcleo central) también interfiere con la adquisición del miedo condicionado.
4-3. Modelo neuronal de ansiedad y miedo
Una vez que un estímulo sensorial inductor de miedo o ansiedad es transmitido a través del tálamo a los circuitos neurales de la corteza, hipocampo y amígdala, se estimulan trazos de memoria relevante, de experiencias post-traumáticas.
Este modelo incluye estructuras y vías involucradas en la transmisión de datos sensoriales a las áreas procesadoras de señales en las cortezas [entorrinal, límbicas (amígdala, hipocampo) ] y en las estructuras del tronco cerebral (PGI, locus coeruleus).
Una vez que una amenaza o un estímulo de miedo es evaluado, a través de un proceso integrador de experiencias pasadas y presentes, las áreas procesadoras (corteza orbitofrontal, amígdala) formulan y seleccionan una respuesta de miedo o ansiedad.
Las estructuras clave que implementan la respuesta incluyen:
– Locus coeruleus (LC): activación noradrenérgica con respuestas neuroendocrinas y autonómicas por vía hipotalámica y la activación autonómica periférica paralela, por vía del núcleo paragigantocelularis (PGI);
– Hipotálamo: activación de componentes neuroendocrinos y autonómicos como respuesta al miedo a través del núcleo motor dorsal del vago (activación del sistema nervioso parasimpático), del parabraquial (hiperventilación inductora de miedo), del trigémino y del motor facial (expresión facial de miedo) y del estriado (activación motora);
– Sustancia gris peracueductal (PAG): activación motora o esquelética inductora de miedo, ej.: respuesta lucha o huida».
En este modelo, la amígdala se sitúa en el centro de las respuestas al miedo y la ansiedad. Ello se debe a las extensas conexiones -aferentes y eferentes-, a estructuras neuronales relevantes para el miedo que la ligan a procesos neurales pertinentes para conductas de ansiedad y miedo, tales como el miedo condicionante, la sensibilización y la extinción.
4-4. El rol de la experiencia previa
Dentro del sistema de la memoria del lóbulo temporal medio,la sensibilidad emocional de la amígdala y de la memoria del hipocampo están organizadas de forma separada. Existe una importante interacción entre el almacenamiento de la memoria y el afecto. La transferencia de la memoria almacenada en la corteza representa una transferencia desde la memoria consciente representacional, a procesos de memoria inconsciente, que de manera indirecta afectan el comportamiento.
La memoria y las conductas aprendidas previamente influyen en las respuestas a la ansiedad o al miedo, por vía de mecanismos neurales como son el miedo condicionante, la extinción y la sensibilización.
Pese a que, dentro del sistema de la memoria del lóbulo temporal medio, la sensibilidad emocional de la amígdala y de la memoria del hipocampo, están organizadas de forma separada, existe una importante interacción entre el almacenamiento de la memoria y el afecto.
El hipocampo y la amígdala son sitios de proyecciones recíprocas, convergentes desde áreas de asociación corticales polimodales y unimodales. Es probablemente, a través de estas interacciones, que las memorias almacenadas en la corteza son intensificadas y se desarrollan con mayor coherencia.
El sistema de memoria del hipocampo es esencial para la memoria a corto plazo. Sin embargo, el almacenamiento de la memoria a largo plazo puede ser organizado de tal forma que, mientras el tiempo pasa, con oportunidades de recuperación adicionales subsecuentes y la adquisición de material relacionado, el rol del hipocampo va disminuyendo hasta que puede no ser necesario para la memoria.
La. reposición de la memoria a largo plazo puede ser que se efectúe en las mismas áreas de la corteza donde tuvieron lugar las impresiones sensoriales iniciales.
La transferencia de memoria almacenada en la corteza puede representar una transferencia desde la memoria consciente representacional, a procesos de memoria inconsciente que indirectamente afectan el comportamiento.
Por lo tanto, una vez que un estímulo sensorial inductor de miedo o ansiedad es transmitido a través del tálamo dentro de los circuitos neurales involucrando a la corteza, al hipocampo y a la amígdala, trazos de memoria relevante de experiencias post-traumáticas son estimuladas.
La potencia de las respuestas somáticas y cognitivas a los estímulos será fuertemente correlacionada con experiencias previas, debido al fortalecimiento de conexiones neuronales dentro del circuito. Estas relaciones neuroanatómicas funcionales pueden explicar cómo un simple estímulo sensorial, tal como una visión o un sonido, puede despertar una memoria específica.
Más aún, si la visión o el sonido fue asociada con un evento traumático particular, una cascada de síntomas relacionados con ansiedad y miedo sobrevendrá, mediada por el brazo eferente del circuito.
4-5. Miedo condicionante
Hay evidencias que indican que es necesario un sistema noradrenérgico intacto, para la adquisición de respuestas de miedo condicionante (memorias vívidas de un evento traumático).
Memorias vívidas de un evento traumático, hiperactividad autonómica y aun flashbacks, se desencadenan por diversos estímulos sensoriales y cognitivos, que se asocian con el trauma original.
Pacientes con trastornos de ansiedad como son el trastorno de pánico con agorafobia, las fobias simples y el trastorno por estrés post-traumático (TSPT) pueden presentarlos en forma habitual.
Consecuentemente, los pacientes comienzan a evitar esos estímulos en su vida diaria, o aparecen respuestas de aturdimiento, torpeza y enlentecimiento.
Varios paradigmas de la conducta indican un importante rol para los sistemas neuronales noradrenérgicos en los procesos involucrados en el miedo condicionante.
En experimentación, estímulos neutrales producidos con shock, incrementan el metabolismo cerebral noradrenalínico y déficit conductuales similares a aquéllos despertados por el trauma.
4-6. Extinción
Es la pérdida de una respuesta emocional condicionada, previamente aprendida, siguiente a presentaciones repetidas de un estímulo de miedo condicionante, en la ausencia de un evento traumático contiguo. Sin embargo, las asociaciones originales están intactas aún, luego de la extinción.
Es posible que la habilidad del estímulo condicionante para despertar un espectro de conductas de ansiedad y miedo, resulte de un déficit en los mecanismos neurales involucrados en la respuesta de reducción o extinción.
La extinción ha sido explicada en términos de la desaparición de las asociaciones originales, que llevan a la producción de la respuesta condicionada. También la adquisición de nuevas asociaciones compite o «enmascara» la expresión de asociaciones que todavía permanecen intactas, y son productoras de respuestas.
Prevalece el concepto de que las asociaciones originales están intactas luego de la extinción. La representación del estímulo incondicionado, aun por encima de 1 año después de la extinción, es suficiente para reintegrar la respuesta extinguida, a un nivel de preextinción.
Este fenómeno puede ayudar a explicar que memorias traumáticas pueden permanecer inactivas por muchos años, solamente para ser despertadas por un evento estresante subsecuente o inexplicablemente por un estímulo de largo tiempo, asociado con el trauma original.
A pesar de que la extinción puede ser superada, en animales normales la extinción resulta en una reducción de la respuesta al miedo condicionada.
En humanos sanos, muchos miedos de la niñez se extinguen y no interfieren diariamente en la edad adulta. Los pacientes con una variedad de fobias o con TSPT describen memorias traumáticas persistentes, que no desaparecen. Algunos pacientes con trastorno de ansiedad tienen déficit en sistemas cerebrales involucrados en la extinción.
La amígdala puede ser necesaria para la extinción. Los antagonistas de los aminoácidos excitatorios (N-Metil-D-Aspartato), inyectados en la amígdala, previenen la extinción del sobresalto potenciado por el miedo. La actividad en la amígdala, durante las presentaciones del estímulo, puede ser esencial para la extinción del estímulo del miedo condicionado.
Esto puede resultar de procesos en la amígdala o por vía de estructuras que se proyectan a la misma (hipocampo, corteza prefrontal, área septal).
La extinción de respuestas al miedo condicionadas puede representar una supresión activa por la corteza de circuitos neurales subcorticales (tálamo, amígdala), que mantienen asociaciones aprendidas por largos períodos de tiempo.
4-7. Sensibilización
Es el incremento en la sensibilidad fisiológica o comportamental que ocurre luego de la exposición repetida a un estímulo. Exposiciones intermitentes repetidas producen mayor sensibilidad. Por ello los pacientes, con trastornos leves o graves de la ansiedad, deben atravesar los eventos estresantes (aun las situaciones vitales), tratando de que los mismos sean únicos/agudos y no continuos/crónicos.
La sensibilización puede ser, generalmente, dependiente del contexto o condicionada.
Sin embargo, si la intensidad del estímulo o dosis de la droga es lo suficientemente alta, la sensibilidad de comportamiento ocurrirá aun si el entorno cambia.
En adición a la intensidad del estímulo y a la dosis de droga, el número y secuencia temporal de exposiciones son determinantes importantes del grado de sensibilidad producida.
Exposiciones intermitentes repetidas producen mayor sensibilidad. Otra variante crítica involucra el tiempo del intervalo entre el estímulo inicial y la exposición subsecuente. Un simple estímulo puede despertar sensibilidad del comportamiento, proporcionando que suficiente tiempo ha transcurrido entre la presentación inicial y la re-exposición subsecuente. Existe la sensibilización cruzada.
La exposición simple o repetida a un estresante potencia la capacidad de un evento estresante subsecuente para incrementar la función de la dopamina en el cerebro anterior, sin alterar aparentemente el turn-over basal del neurotransmisor.
Se ha podido demostrar que los componentes condicionados de sensibilidad están relacionados con la liberación incrementada de dopamina en el núcleo accumbens y con la función noradrenérgica.
Animales previamente expuestos a un estresante, exhiben liberación incrementada de noradrenalina en el hipocampo, hipotálamo y corteza prefrontal, en re-exposición al estresante.
Antagonistas del receptor dopaminérgico (D2), bloquean el desarrollo, pero no el mantenimiento de la sensibilidad.
Antagonistas del receptor alfa-2 adrenérgico y agonistas benzodiazepínicos, bloquean el mantenimiento, pero no el desarrollo de la sensibilidad.
Las lesiones de la amígdala o del núcleo accumbens, bloquean el desarrollo de la sensibilidad del comportamiento inducida por cocaína. En contraste, las lesiones del hipocampo y de la corteza frontal no tienen efectos.
4-8. Neurotransmisores implicados en la ansiedad y el miedo
El estrés crónico incrementa los disparos del locus coeruleus. Este incremento está acompañado por la activación del sistema simpático. Puede existir una intensidad del umbral al estímulo para la co-activación del sistema noradrenérgico central y periférico. También están implicados otros sistemas.
Sistema noradrenérgico
Estímulos estresantes producen un marcado incremento en la función noradrenérgica cerebral. El estrés produce:
– incremento regional selectivo en el turn-over de noradrenalina (NA), en regiones del cerebro identificadas como parte del circuito neural de ansiedad (locus coeruleus, hipotálamo, hipocampo, amígdala, y corteza cerebral);
– incrementa los niveles de tirosina hidroxilasa en el locus coeruleus;
– disminuye la densidad de receptores alfa-2 adrenérgicos, en el hipocampo
y la amígdala;
– los ansiolíticos cambian los efectos del estrés en el metabolismo noradrenérgico.
Actividad del locus coeruleus y estados de conducta asociados al estrés y al miedo
El locus cocruleus (LC) es el principal núcleo contenedor de noradrenalina cerebral de los mamíferos, del neuropéptido Y y de la galanina. Estos últimos, co-localizados con la NA en las neuronas del LC actúan como neuromoduladores de la función noradrenalínica.
El LC recibe información aferente desde los sistemas sensoriales que monitorean los ambientes interno y externo. La información interoceptiva está encauzada a través de varios núcleos del tronco cerebral, incluyendo el núcleo paragigantocelularis (M).
Una activación paralela de neuronas del LC y de los nervios simpáticos esplénicos es producida por un estímulo nocivo. El LC, como la actividad esplénica simpática, son altamente sensibles a los eventos cardiovasculares periféricos (alteraciones en el volumen sanguíneo o en la presión sanguínea).
Los eventos internos, que deben ser adaptados para la supervivencia, como los trastornos termorregulatorios, la hipoglucemia, el aumento de la pCO2, la disminución en la presión sanguínea, causan grandes incrementos y de larga duración en la actividad del LC.
Hay también influencias viscerales periféricas sobre la actividad del LC (distensión de la vejiga urinaria, colon distal, recto).
El sistema LC-noradrenalina, puede ayudar a determinar si, bajo amenaza, un individuo presta atención a estímulos sensoriales externos o a eventos vegetativos internos. El sistema puede ser importante en la facilitación del planeamiento y ejecución de comportamientos para la supervivencia.
Efectos del comportamiento Por estimulación del locus coeruleus
La estimulación eléctrica del LC produce una serie de eventos conductuales, similares a una respuesta por miedo, que se observa en forma natural o experimental.
Estas conductas también pueden provocarse por la administración de fármacos como la yohimbina y la piperoxona. Estas drogas activan el LC por bloqueo de los autorreceptores alfa-2 adrenérgicos.
En cambio moléculas que disminuyen la función del LC inhiben las conductas del miedo. Ellas interactúan con la inhibición opiácea (morfina), con el GABA (benzodiazepinas) y con los receptores alfa-2 adrenérgicos (clonidina).
El aumento de la actividad del LC puede inducir formas de ansiedad o miedo patológico, dependiendo de las condiciones ambientales.
Sistema dopaminérgico
El estrés agudo incrementa la liberación y metabolismo de la dopamina en un número específico de áreas cerebrales. La influencia dopamínica en la corteza prefrontal media (CpFM) parece que es muy vulnerable al estrés.
Los ansiolíticos de tipo benzodiazepínico previenen los incrementos selectivos en la utilización de dopamina por la CpFM, siguiente al estrés moderado.
Por el contrario los agonistas inversos a las benzodiazepinas ejercen un efecto opuesto.
La activación selectiva de las neuronas dopamínicas en la CpFM puede ser inducida por la inyección intraventricular de la hormona liberadora de corticotrofina (CRH), que tiene propiedades ansiogénicas.
El estrés favorece el metabolismo y la liberación de dopamina en otras áreas que reciben inervación dopamínica.
La inervación dopamínica en la CpFM es activada por el estrés (el área mesolímbica parece ser más sensible al estrés que el estriado).
Sistema serotoninérgico
La serotonina tiene efectos inhibitorios sobre la función noradrenérgica en el LC y en la corteza.
El estrés activa el turn-over de la serotonina por medio de un sistema, que tiene vías ansiolíticas y ansiogénicas en el cerebro anterior. Una diferencia primaria, de los efectos cualitativos de la serotonina, es entre el núcleo del rafe medio y dorsal.
El núcleo del rafe dorsal inerva la amígdala y el hipocampo por vía serotoninérgica, a través de los receptores 5-HT2.
En contraste, la inervación del rafe medio del hipocampo, los receptores 5-HT1A facilitarían la
desconexión de asociaciones previamente aprendidas con eventos aversivos. También suprimirían la formación de nuevas asociaciones, proporcionando elasticidad para eventos aversivos.
El estrés crónico aumenta la densidad de receptores 5-HT2 corticales y reduce los receptores 5-HT1A hipocámpicos.
El estrés inducido incrementa el metabolismo de la serotonina y el triptófano cerebral, según la actividad del sistema nervioso simpático. El aumento de la densidad de los receptores 5-HT2 corticales por el estrés depende de la integridad de las neuronas noradrenérgicas cerebrales.
Los receptores benzodiazepínicos están presentes en todo el cerebro, en especial en la sustancia gris. Las benzodiazepinas potencian y prolongan las acciones sinápticas del neurotransmisor inhibitorio GABA.
Los receptores benzodiazepínicos centrales y los receptores GABA son parte de un mismo complejo macromolecular. Estos receptores tienen distintos sitios, a pesar de que están acoplados funcionalmente y se regulan unos a otros de una manera alostérica.
La fisiopatología de los trastornos de ansiedad está en relación con las alteraciones de la función de receptores benzodiazepínicos:
La administración de agonistas inversos de receptores benzodiazepínicos, como el B-carbonil-3-carboxi-etil-éster (B-CCE) produce efectos comportamentales, similares a los de la ansiedad (aumento de la frecuencia cardíaca, presión arterial, cortisol plasmático y catecolaminas).
La administración de beta-carbolinas (FG 7142) produce un aumento de la utilización de la glucosa cerebral local (en estructuras cerebrales involucradas en la memoria: núcleo septal lateral, cuerpos mamilares y núcleo talámico anterior).
Los efectos de las beta-carbolinas son bloqueados por acción de las benzodiazepinas.
Usando el modelo animal de estrés incontrolable, un modelo animal putativo para los trastornos de ansiedad, se observan alteraciones en la función de receptores benzodiazepínicos asociadas a este tipo de estrés.
Animales expuestos a estrés inescapable agudo, desarrollan una disminución en la unión de receptores benzodiazepínicos (en la corteza cerebral frontal e hipocampo y sin cambios en el estriado, cerebro medio, tálamo, cerebelo y protuberancia).
El estrés crónico ha sido asociado con la disminución de ligandos a receptores benzodiazepínicos (en corteza frontal, hipocampo e hipotálamo; con resultados mixtos en cerebelo, cerebro medio y estriado; y sin cambios en la protuberancia).
El decremento de los ligandos a los receptores benzodiazepínicos está asociado con alteraciones en la memoria (déficit en conductas de escape de laberinto, en animales de experimentación).
Los cambios en la función de receptores benzodiazepínicos parecen ser
específicos para el estrés incontrolable y pueden ser bloqueados por la preadministración de benzodiazepinas.
Sistema neuroendocrino
Hormona liberadora de corticotrofina (CRH)
La CRH (Corticotrophin Releasing Hormone), que activa el eje hipotálamohipofiso-adrenal, actúa también como neurotransmisor en sitios cerebrales extra-hipotalámicos. Tiene propiedades ansiogénicas, cuando se lo inyecta centralmente. Parece jugar un rol importante en las respuestas comportamentales, autonómicas y neuroendocrinas al estrés (ver cap. 2-2).
Los factores estresantes severos producen incremento en las concentraciones de CRH en la amígdala, hipocampo y LC. Ha sido demostrado que traumas de la vida temprana pueden producir cambios persistentes en los receptores a CRH
De una manera dosis-dependiente, el CRH aumenta la frecuencia de kindling de las neuronas noradrenérgicas-LC. Un factor estresante, que active neuronas adrenérgicas, incrementa las concentraciones de CRH, en el LC.
La infusión de CRH en el LC tiene actividad ansiogénica y produce significativo incremento en el metabolito noradrenérgico 3,4-metoxidihidroxifenilglicol (MOPEG) en áreas del cerebro anterior (amígdala e hipotálamo). Las lesiones bilaterales de la amígdala disminuyen selectivamente las concentraciones de CRH en el LC.
El alprazolam disminuye selectivamente las concentraciones de CRH en el LC. En condiciones estresantes, regiones ricas en CRH y NA, como el LC, pueden participar mutuamente reforzando el feedback.
El CRH tiene importantes efectos sobre la función neuronal de la dopamina. La administración intraventricular del péptido aumenta el metabolismo de la dopamina en la corteza prefrontal, en forma similar al estrés. Sin embargo, no está claro si el mecanismo por el cual el sistema dopamínico de la corteza prefrontal es activado es el mismo al que está subordinado por efecto del estrés.
Sistema de péptidos opiáceos
Un efecto de la conducta primaria del estrés incontrolable es la analgesia, la cual resulta de la liberación de opiáceos endógenos (endogenous morphine-like factors). Existen evidencias de que la sensibilización ocurrida por reexposición a shocks menos intensos, en ratas previamente expuestas a shock incontrolable, produce también analgesia.
Estos efectos están mediados por una liberación inducida, por el estrés, de los opiáceos endógenos. La analgesia puede ser bloqueada por la naltrexone y muestra tolerancia cruzada a la analgesia con morfina.
Los péptidos opiáceos aumentan, luego del shock incontrolable agudo, pero no en el shock controlable.
Sistema de neuromodulación peptidérgica
Colecistoquinina
La colecistoquinina (CCK), un octapéptido originariamente descubierto en el tracto gastrointestinal, ha sido hallado en altas concentraciones en la corteza cerebral, amígdala, hipocampo de los mamíferos. Tiene efectos ansiogénicos y actúa como un neurotransmisor o neuromodulador en el SNC. Las BZD antagonizan la excitación neuronal y los efectos ansiogénicos de la CCK- Los antagonistas CCKB tienen acciones ansiolíticas en modelos animales.
Estudios en sujetos humanos sanos han demostrado que la CCK4 induce ansiedad severa o ataques de pánico. Este efecto es reducido por el lorazepam.
Neuropéptido Y
Bajas dosis de neuropéptido Y, administradas intraventricularmente, tienen efectos ansiolíticos en varios modelos animales de ansiedad. Estas acciones pueden estar mediadas por el neuropéptido Y en la amígdala.
El neuropéptido Y endógeno podría ser ansiolítico por activación de receptores Y1. Esta transmisión alterada del neuropéptido Y parece tener un rol importante en los síntomas de ansiedad.
Agonistas a los receptores de adenosina
La adenosina es una purina que disminuye la liberación de otros neurotransmisores, como por ejemplo la acetilcolina, la noradrenalina, el glutamato, la dopamina- ‘ la serotonina y el GABA (ver cap. 1-14).
La adenosina favorece la apertura de los canales de potasio e inhibe la apertura de los canales de calcio, acciones mediadas por la proteína G.
Por sus efectos centrales, la adenosina es sedativa, anticonvulsivante, analgésica y ansiolítica.
Las metilxantinas (cafeína, teofilina) actúan como antagonistas de los receptores Al (se localizan pre y postsinápticamente, es mediado por la proteína G de manera inhibitoria ya que bloquea a la adenilciclasa, que es la enzima generadora de AMP cíclico).
La cafeína es ansiogénica en sujetos normales, pero puede producir un franco ataque de pánico en pacientes con ese trastorno.
4-9. Predisposición genética en el trastorno por ansiedad
No sólo los factores estresantes y panicogénicos pueden producir efectos agudos en el organismo.
Por alteraciones en el proto-oncogén, estas eventualidades pueden dejar memoria, transcripta genéticamente, que afecte la reacción del organismo de manera permanente.
Se ha encontrado un aumento en la frecuencia de crisis de angustia, en familiares de individuos con trastornos por angustia, en relación con normales.
Estudios en mellizos muestran una mayor frecuencia de concordancia para el trastorno por angustia entre gemelos monocigóticos, que en mellizos dicigóticos.
Mientras una cantidad de factores panicogénicos inducen proto-oncogenes en áreas comunes del cerebro, como el gyrus dentado y el hipocampo, otros agentes parecen activar proto-oncogenes en diversas áreas cerebrales. Estos hallazgos son considerados como etiológicos de los trastornos de pánico.
Es posible que sustancias panicogénicas activen diferentes estratos neuronales en el cerebro, aunque haya un camino final común, como el gyrus dentatus y el hipocampo, que son siempre activados,
Los proto-oncogenes son componentes normales de la célula, como el c-fos y el c-jun, factores de transcripción en el ARNm, que afectan la transcripción genética (ver cap. 1-22).
4-10. Clasificación de los ansiolíticos
Sin duda, son las benzodiazepinas los ansiolíticos de elección. Han desplazado a todos los otros tranquilizantes. Nuevos grupos (azapironas, beta-carbolinas), que actúan sobre el mismo receptor, se están ensayando clínicamente.
Los ansiolíticos pueden clasificarse desde el punto de vista clínico en:
1) Benzodiazepinas
a) de acción prolongada
b) de acción intermedia
c) de acción corta
d) de acción ultracorta
2) No-benzodiazepinas
a) azapironas
b) imidazopiridinas
c) B-carbolinas
4-11. 1) Benzodiazepinas
Las BZD tienen diversas acciones farmacológicas [desde la ansiolisis (agonismo parcial) hasta la hipnosis, miorrelajación, inhibición de las convulsiones, trastornos mnésicos (agonismo completo)], según sea su grado de ocupación del receptor gabérgico. Cada BZD se liga de diferentes maneras a las subnidades proteicas del receptor.
Acciones farmacológicas de las benzodiazepinas
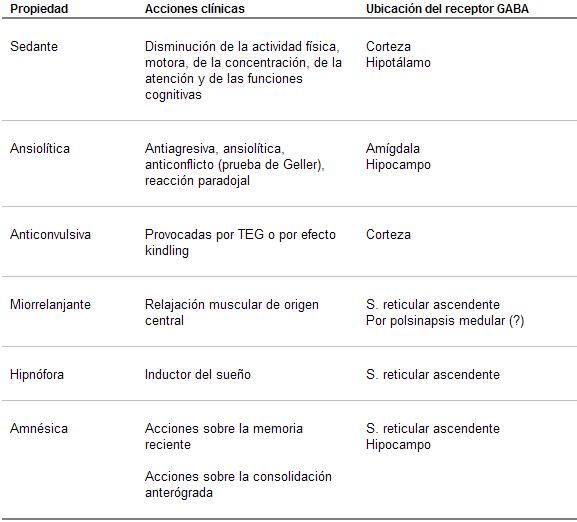
Las principales propiedades de las benzodiazepinas son:
1) Acción sedante.
Este efecto se refiere a la capacidad de tranquilización psíquica y de provocar la atenuación o disminución de la actividad física o motora.
El poder de sedación está vinculado a una disminución de la coordinación motora, de la capacidad intelectual y del estado de vigilia. Esta propiedad se traduce clínicamente por somnolencia, alargamiento de los tiempos de reacción (físicos y mentales) y una «borrachera» residual al día siguiente. Todo ello requiere que se tomen precauciones cuando se realizan actividades laborales, manuales o psíquicas, que impliquen riesgos (choferes, torneros, ejecutivos, etc.).
2) Acción ansiolítica.
La acción ansiolítica supone el control de la angustia o ansiedad psíquica, con la consiguiente disminución de la tensión y sus repercusiones somáticas. El incremento de cantidad (externo o interno) puede desbordar el manejo yoico del paciente, siendo necesario el efecto ansiolítico a fin de que este desequilibrio no se traduzca en incapacidad.
3) Acción facilitadora del sueño (hipnófora).
Las benzodiazepinas no son hipnóticas. Su acción sobre el sueño se debe a su efecto ansiolítico y miorrelajante, que se ejerce en la fase IV del sueño (ver cap. 5). El inconveniente de los derivados benzodiazepínicos que poseen una vida media larga es que al ser administrados por la noche provocan el denominado efecto residual (hang-over) al día siguiente, caracterizado por una sensación de somnolencia o borrachera con entorpecimiento de la coordinación psicomotora.
4) Acción anticonvulsivante.
El diazepam, el flunitrazepam y el clonazepam se caracterizan por presentar un mayor efecto anticonvulsivante que las demás benzodiazepinas.
5) Acción miorrelajante central.
6) Acción inhibidora de los reflejos condicionados y de los reflejos medulares polisinápticos.
7) Acción desinhibidora de conductas estresantes («angustia experimental») en animales de laboratorio.
Si se condicionan animales de laboratorio (ratas, monos, etc.) a una situación con doble mensaje, los animales se deprimen y dejan de responder.
Por ejemplo, se puede condicionar a un animal de modo que al oír una señal acústica presione una palanca y obtenga así alimento. Cada respuesta es seguida por un refuerzo positivo (alimento) y simultáneamente por un refuerzo negativo (shock eléctrico). Al poco tiempo el animal deja de responder. Si se le administran benzodiazepinas previamente en la alimentación, el animal incrementa las respuestas hasta llegar al nivel anterior a la experiencia como si no hubiesen existido los refuerzos negativos.
En cambio, los neurolépticos y las anfetaminas no influyen sobre la depresión del animal ni, por lo tanto, sobre la falta de respuestas provocada por la experimentación.
El correlato a nivel humano es difícil de explicar. Cabría preguntarse si el efecto sobre la tolerancia a la frustración no implica diferentes niveles de angustia. Estos niveles en el ser humano no pueden solucionarse únicamente a nivel neuroquímico sin su correspondiente correlato a nivel del sistema consciente.
8) Acción antiagresiva.
Si bien las benzodiazepinas producen este efecto en algunas especies animales, provocan en otras un aumento de la agresividad. Esta acción se debería a un bloqueo de la inhibición cortical que permite que el control sea ejercido por niveles subcorticales. Este efecto se puede comprobar en el hombre (especialmente en gerontes), donde se observa un aumento de la hostilidad y agresividad en aquellos pacientes que no toleran la frustración.
9) No presentan acción antipsicótica.
A diferencia de los neurolépticos, las benzodiazepinas no tienen acción antidelirante ni alucinolítica.
10) Potenciación de sus efectos por el alcohol.
11) Efectos sobre la conducta durante la administración crónica.
Los efectos de las benzodiazepinas durante su administración crónica pueden dividirse en efectos persistentes (tranquilización), transitorios (alteraciones en el proceso de consolidación de la memoria) y permanentes o que producen tolerancia (sedación, alteraciones psicomotoras).
Cuadro 2. Acciones clínicas de las benzodiazepinas
Las alteraciones en la memoria pueden también presentarse en pacientes que han usado circunstancialmente las benzodiazepinas. Estas alteraciones de la memoria anterógrada se manifiestan durante el proceso de aprendizaje.
La información es registrada pero no puede ser almacenada. Si en cambio se realizan pruebas de memoria después que se ha aprendido la información, no se observan alteraciones.
Sigue siendo tema de controversia si las benzodiazepinas de acción intermedia (lorazepam) y corta (triazolam) pueden producir amnesia por actuar más rápidamente y no permitir que se consolide la información más reciente. Sin embargo, las benzodiazepinas de acción prolongada (diazepam, flurazepam) también pueden producir los mismos efectos.
Esta alteración de la memoria reciente representa la memoria de sucesos específicos (antes, durante y después de los hechos), que difiere de la memoria de consolidación o del «conocimiento», donde interviene la memoria de hechos anteriores, del lenguaje y del aprendizaje. Seguramente estas diferencias tienen expresión neuroquímica: los anticolinérgicos como la escopolamina alteran ambos tipos de memoria y se puede observar en las demencias seniles de tipo Alzheimer. Las amnesias de los síndromes cerebrales orgánicos (síndrome de Korsakoff, encefalitis), al igual que las amnesias producidas por las benzodiazepinas, los barbitúricos y el alcohol, tienen un marcado déficit de la memoria anterógrada. Es probable que la memoria reciente se relacione con el sistema reticular ascendente y el hipocampo, donde existen vías noradrenérgicas con receptores benzodiazepínicos que son inhibidos.
Por otra parte, la memoria de esfuerzo, es decir, aquella que necesita de la participación del sujeto, como en la depresión o en la demencia de la enfermedad de Parkinson, no es afectada por las benzodiazepinas.
Se deberá prestar atención, entonces, a pacientes que necesitan adquirir nueva información durante el tratamiento con benzodiazepinas.
El efecto sedante y los tiempos de reacción aumentados en la administración aguda de benzodiazepinas no se presentan en la administración crónica (fenómeno de tolerancia).
Pacientes adictos a otros fármacos que llegaron a tomar hasta 450 mg/d de diazepam durante diez años, mostraron un estado paranoide confusional durante el período de abstinencia casi sin signos de dependencia física.
Mecanismos de acción
Todas las benzodiazepinas se originan de la unión de un núcleo bencénico con otro núcleo heptagonal que posee dos átomos de nitrógeno en posición 1 y 4 o 1 y 5, conocidas desde 1891 en la literatura alemana y desde 1933 en la polaca como heptoxdiazinas.
Antes del descubrimiento del clordiazepóxido (1959), los barbitúricos eran administrados en bajas dosis, como inductores del sueño. Su escaso rango terapéutico, y la aparición de hábito y adicción, hicieron que la industria farmacológica centrara su búsqueda en el primer eslabón de la cadena, ligado a los tranquilizantes de nuestros días, el mephenesine, cuyas acciones son la relajación muscular, la sedación y el sueño. Su escasa vida media, determinante de su corta duración de acción, llevó a seguir la búsqueda hasta el meprobamato.
Éste fue el primero que se definió con un perfil de acción caracterizado por la relajación muscular y el efecto ansiolítico. Descubierto en 1954, comenzó a comercializarse en 1957. De allí en adelante, la industria farmacéutica continúa lanzando al mercado las diferentes moléculas de benzodiazepinas, apuntando a una mayor especificidad con menores efectos adversos.
Las BZD ejercen su acción a través de su interacción con el sistema GABA. Al incrementar la inhibición, mediada por el ácido gammaminobutírico (GABA), sobre el receptor, producen ansiolisis, sedación, miorrelajación y un efecto anticonvulsivante.
El GABA es el principal neurotransmisor inhibitorio, el más extendido en el sistema nervioso central, ya que aproximadamente un tercio de las sinapsis son gabaérgicas.
Interactúa con otros neurotransmisores: dopamina, serotonina, noradrenalina y acetilcolina; se sintetiza a partir del ácido glutámico que deriva de la glucosa, con la participación de la enzima glutámico-decarboxilasa (GAD) presente en el sistema nervioso central y órganos periféricos (hígado, riñón y páncreas) (ver el cap. l).
Su metabolización se realiza a través de la gabaaminotransferasa (GABA-T), enzima de localización mitocondrial, específica del SNC. Este sistema cuenta con tres tipos de receptores: GABA-A, GABA-B y GABA-C.
El receptor GABA-A es el que más interesa, ya que existen suficientes evidencias de que es el implicado en la ansiedad:
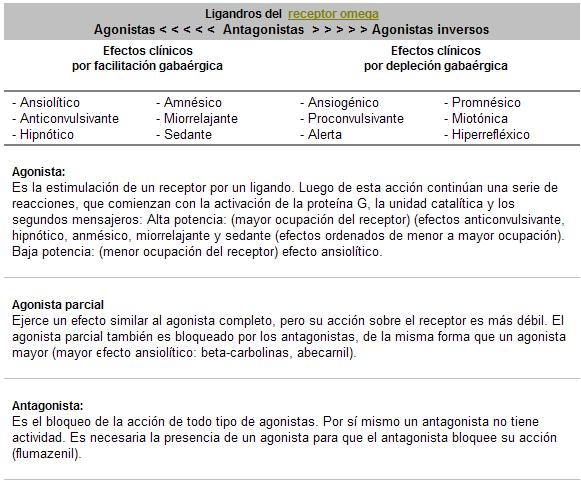
1) El lugar de unión a las BZD está localizado en este receptor; y los ligandos que se unen a ese lugar pueden aumentar o disminuir la ansiedad.
2) Las BZD agonistas son ansiolíticos, los agonistas inversos beta-carbolinas son ansiogénicos (pueden precipitar pánico). La beta-carbolinas monometilamida ha cansado severa ansiedad en voluntarios humanos.
3) El antagonista flumazenil desplaza a ambos, agonistas y agonistas inversos, del sitio de unión benzodiazepínicos, antagonizando sus acciones. Todo esto demuestra que el receptor GABA-A modula la ansiedad en los humanos.
Este subtipo de receptor es una subunidad compuesta por proteínas.
Hasta el momento, en los mamíferos ha sido identificada una variedad de subunidades: 6 del tipo alfa, 4 del tipo beta, 4 del tipo gamma, una del tipo delta y dos ro, que se han clonado y secuenciado.
Dentro de las clases de subunidades, llegan a tener entre un 30 y un 40 % de aminoácidos homólogos. Dentro de cada clase de subunidad, la homología entre las secuencias de los aminoácidos llega al 60-80%. Cada subunidad está codificada por un gen diferente y los distintos genes que codifican una subunidad individual están, en parte, localizados en diferentes cromosomas.
La heterogeneidad del receptor GABA-A y su amplia distribución en el cerebro, la necesidad de estar formada por 5 subunidades para un receptor intacto, y las recientes evidencias que sugieren que puede haber otros receptores con 2, 3 o 4 subunidades explicarían las acciones farmacológicas y electrofisiológicas. Existen diferentes localizaciones de ARNm de subunidades en células individuales, y diferente composición y distribución de receptores, indicando que la composición del receptor GABA es diferente, no sólo en distintas regiones del cerebro, sino también en diferentes células de esa región, y también en el cuerpo y las dendritas de una misma célula.
La sola sustitución de un aminoácido en la subunidad alfa 3, incrementa 10 veces la afinidad de unión de algunos compuestos.
Una variación en la unión de la gamma 2, le confiere la posibilidad de unión al etanol.
Los efectos del etanol en el receptor, dependen de un sitio de desfoforilación adicional, y puede existir una sensibilidad genéticamente aumentada para el deterioro de la función motora frente a dosis moderadas de alcohol, que dependen de la mutación de un nucleótido de una subunidad del receptor GABA-A en cerebelo.
Otra mutación natural en la subunidad alfa-6 confiere una sensibilidad anormal a ciertas BZD.
La parálisis familiar periódica que asemeja un trastorno de pánico, se debe a variaciones en el voltaje que disparan los canales iónicos.
La regulación de la función del receptor varía ampliamente con los ligandos BZD, neuroesteroides GABA, según la subunidad alfa que forme el receptor. Una variante adicional la aportan los diferentes subtipos de gamma. No queda claro el rol de la subunidad beta, aunque podría tener que ver con la sensibilidad del receptor.
Receptor BZD periféricos
Esteroides Neuroactivos «Epalons»
El receptor BZD periférico, que se localiza en la membrana mitocondrial de tejidos periféricos, está compuesto por tres subunidades: un sitio de unión de isoquinolina, un canal aniónico voltaje dependiente y un carrier nucleótido de adenina. El rol más importante de este receptor es la regulación de la biosíntesis de esteroides.
Existen evidencias de una nueva clase de esteroides con actividad neuronal. Estos esteroides tienen alta especificidad por el complejo GABA-A central, y no actúan en receptores hormonales clásicos. Los que interactúan con los receptores GABA-A son los mejor estudiados.
Lo hacen en un sitio específico diferente al de las BZD y los barbitúricos. Los ejemplos más conocidos son metabolitos de la progesterona y deoxicorticosterona. La acción de estos esteroides consiste en potenciar alostéricamente la acción del GABA sobre el ionóforo de cloro, en un sitio de unión único.
Estos neuroesteroides fueron denominados epalons (abreviatura de epialopregnanolona), metabolito endógeno de la progesterona con potente acción sobre el complejo GABA-A. Sus acciones farmacológicas son similares a las de las BZD. Podría pensarse en un futuro como una nueva clase de agentes ansiolíticos anticonvulsivantes e hipnóticos.
Su eficacia es menor que las de las BZD. Hasta el momento, se desconoce si su limitada eficacia se debe a la selectividad del subtipo de receptor, a su actividad como agonistas parciales o a ambas.
El estrés ha demostrado afectar los receptores benzodiazepínicos periféricos en dos sentidos: el estrés agudo está asociado con el aumento en la densidad de estos receptores y el crónico con la down regulation.
El colesterol y sus derivados, que abundan en el SNC, sirven como precursores de diferentes neuroesteroides, que modulan la excitabilidad neuronal a través de los receptores GABA-A.
Esta regulación de los receptores por esteroides centrales o periféricos puede constituir una evidencia de comunicación entre el cerebro y el cuerpo para dar una respuesta integrada a distintos estímulos externos y señales internas. La alteración de la modulación del GABA-A por estos neuroesteroides, se los relaciona con la memoria, el estrés, la ansiedad, la depresión, las convulsiones, etc.
Las alteraciones en su biosíntesis, por la dicta o por psicofármacos, pueden afectar la excitabilidad de las neuronas. Las diferencias hereditarias en el nivel de síntesis y catabolismo de los diferentes neuroesteroides pueden ser una razón subyacente a variantes individuales de excitabilidad del SNC, contribuyendo a las diferencias en las tendencias personales, incluyendo la susceptibilidad a las adicciones.
La estructura del subtipo de receptor GABA-A está formada por varias subunidades que delimitan el canal de cloro.
El ión, al ingresar en la célula, produce una hiperpolarización de la membrana, que determina la disminución de su excitabilidad y, por lo tanto, su inhibición.
Este receptor, denominado también complejo receptor-benzodiazepínico, tiene una estructura que le permite, según el sitio donde interactúe con las diferentes sustancias, lograr modificar su estructura.
Básicamente pueden describirse el canal del cloro, el sitio de unión del GABA y el sitio de unión de la BZD. En este último, no sólo actúan las BZD sino también otras drogas.
Han sido descritos varios subtipos de receptores designados con la letra griega omega (o», con diferentes localizaciones y funciones. Los distintos receptores omega están determinados por las subunidades que conforman el canal de cloro (alfa, beta, gamma, delta, épsilon, cada uno con subíndices numéricos).
Según la combinación entre estas subunidades, se determina el tipo de receptor omega. Por
ejemplo, el receptor omega 1 está compuesto por las subunidades alfa 1, beta 2 y gamma 2. Han sido descubiertos 6 tipos diferentes de receptor omega.
A su vez, los distintos receptores omega tienen diferente localización en el sistema nervioso: en el cerebelo predominan los omega 1; en el cerebro los omega 1 y 2, y tienen localización periférica los omega 3.
Otro modo de alterar la fisiología del receptor gabaérgico dependerá del tipo de sustancia que actúe sobre él.
Hay sustancias, como las benzodiazepinas, que son agonistas completos de este sistema, es decir que, en presencia de la droga y según su potencia, el sistema responde con el máximo de su capacidad.
Hay otras drogas que, frente al mismo receptor, desencadenan una respuesta menos intensa; es el caso de los agonistas parciales, por ejemplo, las imidazopiridinas (alpidem, zolpidem).
Otras son agonistas inversos, como algunas betacarbolinas, que actúan sobre el receptor desencadenando una respuesta contraria al disminuir la afinidad del GABA por su sitio de unión (proconvulsivante, ansiogénica).
También existen antagonistas competitivos y no competitivos. El flumazenyl es un antagonista competitivo de las BZD y otras sustancias, es decir que las desaloja de su sitio de unión al receptor, lo que resulta de utilidad en los casos de intoxicación aguda por BZD, ya que de este modo se revierte el cuadro clínico de la depresión del SNC.
La bicuculina y la picrotoxina son también antagonistas competitivos, pero por diferentes mecanismos: la primera, por inhibición competitiva del GABA; la segunda, por su acción directa sobre el ionóforo de cloro.
A partir de preparados acuosos de cerebros de ratas, bovinos y seres humanos pudieron aislarse ligandos endógenos, que son sustancias agonistas del receptor BZD. Pudieron detectarse en cortes cerebrales humanos conservados en parafina desde 1940, lo que descarta la contaminación industrial o por ingestión de preparados comerciales, ya que las BZD fueron sintetizadas años más tarde.
Estas sustancias agonistas fueron identificadas cromatográficamente como diazepam, desmetildiazepam y oxazepam. Fueron encontradas en la leche vacuna, en numerosas especies vegetales -que se utilizan como alimentos- y en microorganismos que contaminan esos vegetales.
Existe la posibilidad de que podrían haber sido sintetizadas en el cerebro, ya que se encontraron almacenadas en vesículas presinápticas y en el citoplasma neuronal.
Se hallaron también sustancias con efecto agonista inverso, como el inhibidor de la unión del diazepam (DBI), el octadecaneuropéptido (ODN), la endozepina (EP) y la N-butil-ß-carbolina-3-carboxilato (ß-BCC).
El balance resultante entre estas «BZD-naturales» y los receptores determinaría el nivel de ansiedad o estrés y las respuestas correspondientes en cada individuo.
En síntesis, existen básicamente dos modos de interacción con el sistema GABA:
1) según el tipo de receptor omega estimulado;
2) según las características específicas de la droga que actúe.
Las BZD aumentan la afinidad del neurotransmisor GABA por su sitio de acción, sin diferenciar el subtipo de receptor omega, y se comportan como un agonista completo, es decir que en bajas concentraciones de GABA potencian la acción inhibitoria de este último.
Si bien todas se comportan como agonistas completos, hay algunas más potentes que otras (clonazepam > lorazepam > diazepam. > oxazepam).
4-12. Farmacocinética de las benzodiazepinas
Una mayor liposolubilidad determina un comienzo más rápido y una menor duración de la acción. En general, es más rápido el ingreso a la sustancia gris -desarrollando una fase más lenta- que a la sustancia blanca y al tejido adiposo. Esto último tiene importancia respecto de la acumulación de las BZD, principalmente en las de acción prolongada.
Desde hace varios años se clasifica a las BZD por sus diferencias farmacocinéticas, dado que, desde el punto de vista de su efectividad, son todas casi equivalentes.
A partir del desarrollo de los conocimientos sobre el sistema gabaérgico, los subtipos de receptores, las distintas potencias de las BZD, las diferencias en su afinidad por los receptores, la aparición de tranquilizantes no-BZD y de los agonistas parciales (completos e inversos), se agregan nuevos elementos para considerar cuál BZD elegir en el momento de la prescripción.
Sin embargo, las características farmacocinéticas continúan siendo los factores fundamentales en la elección adecuada de una BZD para cada situación clínica.
Vías de administración
Las BZD tienen una muy buena absorción administradas por vía oral, con excelente tolerancia digestiva. Las diferencias en el tiempo de absorción, es decir, el comienzo de su acción, dependen del tipo de formulación: los preparados tipo retard y la presencia de alimentos en el estómago retardan su absorción.
Con respecto al diazepam, una dosis ingerida por vía oral se absorbe aproximadamente en 30 minutos, mientras que otras, como el clonazepam, pueden demorar hasta dos horas y media. El clorazepato es básicamente una prodroga, ya que debe pasar por el tracto gastrointestinal para convertirse en N-desmetildiazepam, a fin de producir su efecto clínico.
La vía intramuscular no es más rápida ni más segura, particularmente en el caso del diazepam, que muchas veces se utiliza en la urgencia. Aun más, al no ser hidrosoluble puede precipitar en forma de cristales.
En cambio, el lorazepam ha demostrado una buena absorción por esta vía, ya que es hidrosoluble.
La vía parenteral puede ser considerada una alternativa válida en caso de trastornos gastrointestinales.
La vía intravenosa puede presentar complicaciones del tipo de las tromboflebitis en el caso del diazepam. Se han descrito casos de apnea por inyección rápida del lorazepam por esta vía.
En Inglaterra, se producen supositorios de diazepam para aquellas circunstancias en que se requiera una acción rápida o que la vía intravenosa sea desaconsejable o impracticable, y en el tratamiento de las convulsiones en la infancia, pues permiten ser aplicados por los familiares como medida de urgencia.
Otra vía de administración, que resulta útil por su rápida absorción, es la sublingual. Existen formulaciones específicas de lorazepam de 1 mg en tabletas sublinguales. También pueden indicarse gotas de clonazepam por esta vía, lo que permite un rápido suministro de la dosis adecuada para calmar crisis graves de ansiedad o pánico.
Distribución y metabolismo
Luego de una dosis única de BZD, la duración de su acción depende, en gran parte, de sus características de distribución, pero después de tomas repetidas, como ocurre habitualmente, entra en juego otro factor que adquiere suma importancia: su metabolización.
La mayoría de las BZD muestran un alto grado de unión a proteínas, pero hay diferencias entre ellas. Por ejemplo, la fracción libre del diazepam es de aproximadamente el 2 %, mientras que la del clonazepam alcanza el 15 %.
El alto grado de unión a proteínas impide la eficacia de la diálisis en caso de sobredosis del tranquilizante.
La concentración plasmática de estos ansiolíticos no permite establecer una correlación con sus efectos clínicos, dado que depende de la cantidad y calidad de la droga presente a nivel de los receptores.
Las BZD atraviesan la barrera hematoencefálica para poder ejercer su acción farmacológica.
Las propiedades fisicoquímicas que determinan su grado de acceso al SNC y LCR son:
– el grado de unión a las proteínas;
– la liposolubilidad, y
– la constante de ionización.
Una mayor liposolubilidad determina un comienzo más rápido y una menor duración de la acción.
En general, es más rápido el ingreso a la sustancia gris -desarrollando una fase más lenta- que a la sustancia blanca y al tejido adiposo. Esto último tiene importancia respecto de la acumulación de las BZD, principalmente las de acción prolongada.
Las BZD atraviesan la placenta y llegan a la leche materna. La biotransformación se realiza por oxidación y glucuronización a nivel hepático. El diazepam, el clordiazepóxido, el clorazepato, el cloxazolam, el estazolam, el alprazolam, el oxazolam y el prazepam, al pasar por el proceso oxidativo, generan uno de los metabolitos activos más importantes: el N-desmetildiazepam, cuya vida media oscila alrededor de las 100 horas. Este metabolito tiene una potencia menor que las «drogas madres», pero mantiene su actividad sobre los receptores y, por lo tanto, su acción farmacológica.
Esta característica influye también en el fenómeno de acumulación.
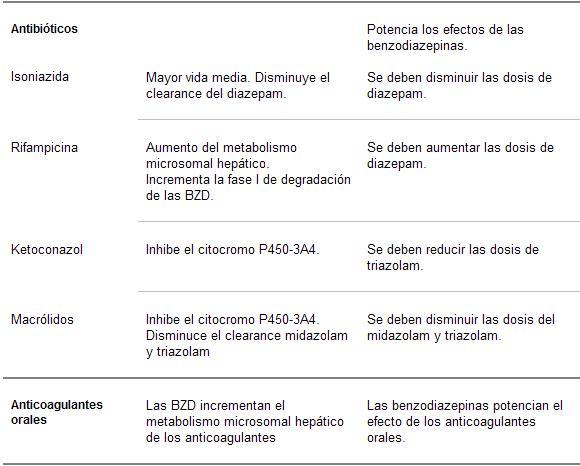
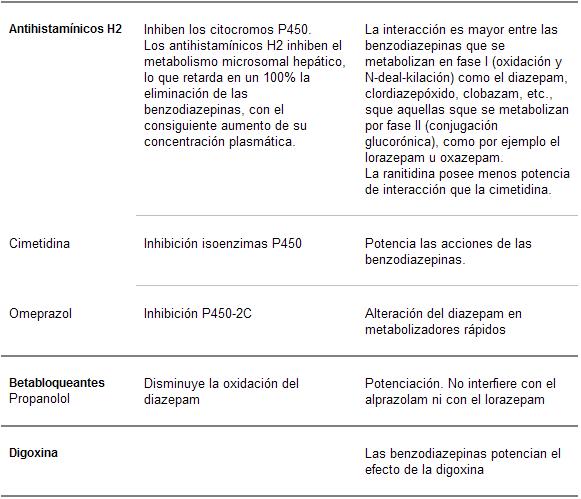
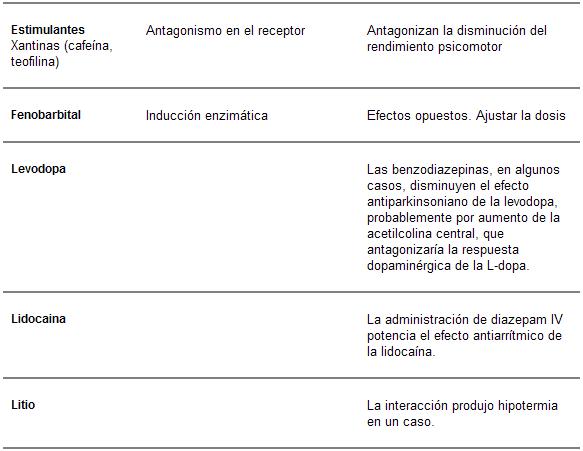
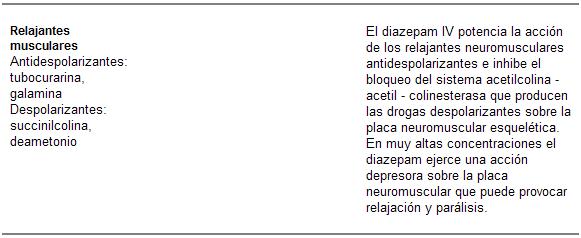
Estas drogas son susceptibles de interacciones medicamentosas con aquellos compuestos que modifican las enzimas oxidativas hepáticas (cimetidina, disulfiram, isoniazida y anticonceptivos orales), y pueden disminuir el metabolismo oxidativo -potenciando los efectos de las BZD-, si bien clínicamente no resultan tan importantes.
Un aspecto a tener en cuenta respecto de los metabolitos activos, en algunos casos, es la posibilidad de desarrollar tolerancia, como las drogas de origen y a veces hasta el fenómeno de tolerancia cruzada entre BZD y sus metabolitos.
Se ha demostrado que la tolerancia cruzada -producida por un tratamiento previo con BZD capaz de desarrollarla fácilmente- puede reducir el efecto farmacodinámico de la administrada posteriormente, que en sí misma tenga un menor potencial de desarrollar ese fenómeno.
La capacidad de inducir tolerancia estaría más relacionada con la eficacia intrínseca de la droga que con sus parámetros farmacocinéticos, como es la vida media.
La metabolización del nitrazepam, flunitrazepam, lorazepam, oxazepam y temazepam no depende de la suficiencia hepática, ya que se eliminan por nitrorreducción, hidroxilación y glucuronización. Por estos motivos, se las considera de utilidad en gerontes, en pacientes con daño hepático y en aquellos que consumen medicamentos que alteren la metabolización a través del hígado, ya que en estos casos se registra una modificación de las enzimas oxidativas.
La mayoría de las BZD se eliminan por la orina en forma de metabolitos hidroxilados y conjugados glucurónidos.
La excreción de las BZD de acción ultracorta, como el triazolam y el midazolam, que implican la formación de metabolitos hidroxilados, se encuentra disminuida en pacientes añosos. Esto parece ser menos pronunciado para el midazolam y en el caso de gerontes de sexo femenino (se cree que esto último se debería a la modulación estrogénica sobre los receptores).
Interacciones farmacocinéticas
Además de las mencionadas interacciones a través de las enzimas oxidativas, la administración conjunta de medicamentos que modifiquen el pH gástrico puede retrasar la absorción de las BZD.
Si bien está establecido que la utilización de otras drogas puede alterar las características farmacocinéticas de estos tranquilizantes, no está claro que modifiquen sustancialmente sus efectos farmacodinámicos. Por último, las interacciones con otros agentes psicofarmacológicos pueden ocurrir no sólo a nivel farmacocinético sino también por su antagonismo, competitividad o potenciación a nivel de los receptores.
En el caso del alcohol, éste también actúa sobre los receptores gabaérgicos, así como puede ser modificado el metabolismo de las BZD por las alteraciones hepáticas alcohólicas.
El flumazenil, antagonista del receptor omega de las BZD, tiene una acción ultracorta. En algunos casos, cuando es suministrado para contrarrestar los efectos de una intoxicación por BZD de acción prolongada, existe el riesgo de que los efectos depresores vuelvan a aparecer, una vez metabolizado el flumazenil.
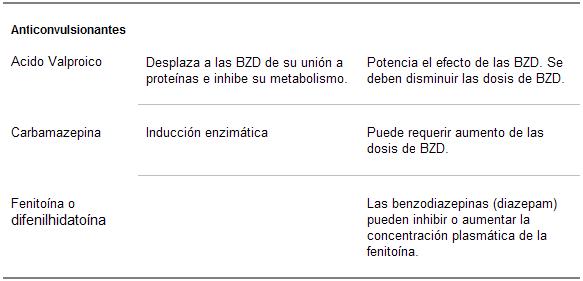
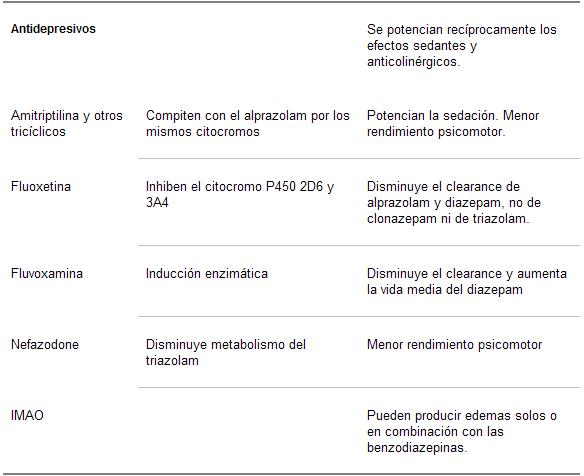
Cuadro 6. Interacciones medicamentosas de las benzodiazepinas
Clasificación y características de las benzodiazepinas
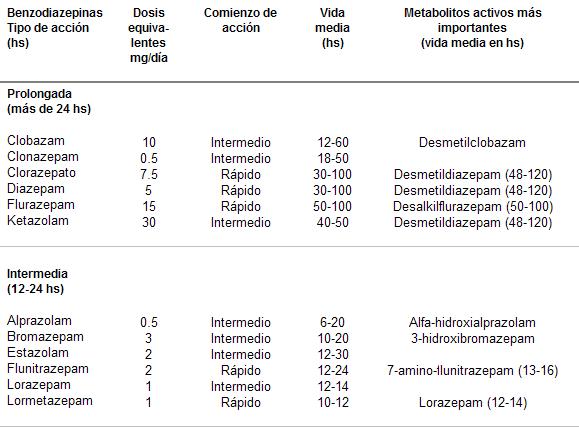
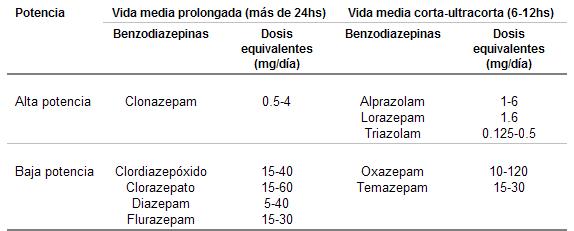
Las distintas BZD tienen en común ciertas características farmacocinéticas. Éste es el fundamento por el cual una de las clasificaciones más prácticas para su uso clínico se basa en su vida media (cuadro 7).
Se las divide en cuatro grupos:
De acción prolongada
De acción intermedia
De acción corta
De acción ultracorta
Las de acción prolongada tienen una vida media mayor que 24 horas y suelen tener metabolitos activos. La mayoría de este grupo (diazepani, elorazepato, clo rdiazep óxido, cloxazolam, etc.) se transforma en desmetildiazepam, cuya vida media oscila entre 50 y 120 horas.
El flurazepam, que también pertenece a este grupo, tiene un metabolito activo, el desalkilflurazepam, cuya vida media es superior a 100 horas. Este grupo de drogas tiene la ventaja de que pueden ser administradas en una sola toma diaria, e incluso ingeridas por la noche pueden tener un resto de acción ansiolítica al día siguiente. Esto último debe tenerse en cuenta, ya que su efecto farmacológico puede transformarse en efecto adverso al disminuir el rendimiento de las actividades psicomotoras.
Estas BZD se acumulan a través del tiempo y con dosis repetidas. En pacientes añosos o con función hepática alterada es conveniente la disminución de la dosis, a fin de evitar la acumulación y la toxicidad consiguiente.
Las de acción intermedia son aquellas cuya vida media oscila entre 12 y 24 horas (alprazolam, bromazepam, flunitrazepam, lorazepam, nitrazeparn, etc.). Este grupo se caracteriza por una menor acumulación y por poseer menores metabolitos activos, es decir que la acción farmacológica es ejercida, básicamente, por la droga madre.
El hecho de que varios de los compuestos de este grupo son eliminados por los mecanismos de conjugación con glucurónidos hace que sean más útiles en pacientes con su función hepática disminuida (lorazepam, flunitrazepam, nitrazepam). Por su vida media más corta, se aconseja repartir la dosis diaria en varias tomas.
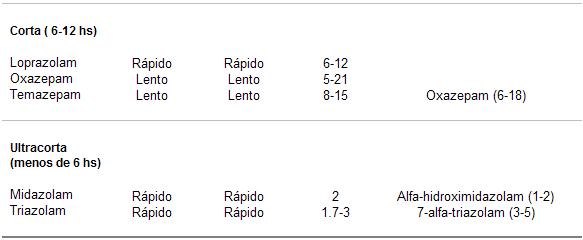
Las de acción corta poseen una vida media entre 6 y 12 horas. La mayoría no presenta metabolitos activos; prácticamente no existe la acumulación. A este grupo pertenecen el loprazolam, el oxazepam y el temazepam.
Las de acción ultracorta tienen una vida media de eliminación menor que 6 horas. Dada esta característica, su principal indicación sería como hipnótico. El midazolam y el triazolam pertenecen a este grupo. No presentan metabolitos activos ni fenómenos de acumulación.
Cuadro 7. Clasificación de las benzodiazepinas por su vida media y comienzo de acción.
4-13. Efectos adversos
De todos los efectos adversos, las alteraciones mnésicas constituyen los de mayor importancia. Dado que se administran durante lapsos prolongados, es un efecto secundario que puede evitarse, si se las indica por plazos adecuados, con un monitoreo continuo por parte del médico administrador y no por parte del paciente. Las BZD que reúnan mayor potencia, mayor liposolubilidad y menor vida media, son potencialmente favorecedoras del efecto mnésico.
a) Alteraciones de la memoria
En agosto de 1991, una crónica policial conmocionó el mundo científico: en Estados Unidos, una mujer de 57 años asesinó a su madre, de 83, en un estado paranoide y fue declarada inimputable.
Este estado clínico, con el aparente olvido de lo sucedido, fue atribuido a la ingesta crónica de triazolam, y dio por resultado la demandajudicial al laboratorio UpJohn por 21 millones de dólares.
En una apresurada reacción, las autoridades sanitarias de nuestro país -imitando lo realizado por Inglaterra- decidieron retirar del mercado todos los productos que contenían triazolam, por considerarla «una droga peligrosa».
Desde hace tiempo se observó la acción deletérea que ejercen las BZD sobre la memoria.
Ya en 1968 aparecen los primeros informes acerca de importantes alteraciones de la memoria anterógrada, consecutivas a la administración de diazepam por vía intravenosa.
Son varios los mecanismos atribuidos a este fenómeno, y que pueden sintetizarse en:
– los que dependen de la dosis, la farmacocinética y las vías de administración, y
– los que dependen de las modificaciones a nivel de los ligandos endógenos del complejo receptor omega.
Existe una relación directa entre la ocupación de¡ receptor omega y los efectos de las BZD. Cualquier condición farmacocinética que modifique la biodisponibilidad de la droga a ese nivel determinará no sólo los efectos clínicos deseados sino también la aparición de los efectos colaterales.
El efecto ansiolítico de las BZD se logra con una baja ocupación del receptor o su equivalente, que depende de un agonismo parcial a ese nivel. A medida que se produce una mayor ocupación del receptor omega o se administran fármacos de mayor potencia (agonistas completos) que tengan mayor liposolubilidad o menor vida media, aparecen los efectos antiepiléptico, hipnótico, amnésico, miorrelajante y sedante, en ese orden, y que dependen de la mayor ocupación del receptor.
A la inversa, puede afirmarse que cuanto mayor sea el número de receptores libres, se observará un mayor efecto ansiolítico, frente a los demás efectos clínicos de las BZD.
Cuadro 9. Acciones farmacológicas de los agonistas y antagonistas del receptor omega (Receptor omega: Compuesto por subunidades proteicas alfa, beta y gamma (Ver cap. 1-8))
Cuadro 10. Relación entre la vida media y la potencia benzodiazepínica (a mayor ocupación del receptor omega, mayor potencia)
Es por ello que estas diferencias, tanto individuales como interpersonales en los efectos clínicos de una misma BZD, se observan cuando se varía la dosis, situación empírica, buscada por los adictos consumidores de altas dosis de BZD («buscadores de síntomas», ver cap. 14-5).
Un adecuado equilibrio entre agonistas y agonistas inversos en el SNC sería determinante para la percepción de la ansiedad y del estrés con sus reacciones consecutivas, así como para una buena modulación de los mecanismos que intervienen en la consolidación de la memoria.
Las alteraciones de la memoria, consecutivas a la administración exógena de las BZD, se explican sobre la base de los siguientes hechos
1) Demostración de la existencia de BZD endógenas.
2) Hallazgos de que diferentes procedimientos de entrenamiento con animales liberan BZD en varias regiones del cerebro (septum, amígdala e hipocampo).
3) La demostración de que la microinyección del antagonista de la BZD flumazenil en esas regiones cerebrales produce una facilitación selectiva de la memoria, según el tipo de prueba y de la región .
4) La comprobación de que la microinyección del agonista gabaérgico muscimol, en las mismas regiones, causa amnesia retrógrada, mientras que el antagonista bicuculina produce facilitación de la memoria.
Para comprender estos fenómenos es necesario acordar una cierta terminología:
-Adquisición: es el proceso por el cual la información, que será eventualmente incorporada, entra al SNC. Las situaciones en las que esto ocurre se denominan experiencia de aprendizaje o sesiones de entrenamiento.
-Consolidación: es el proceso inmediatamente posterior, por el cual algunas de las experiencias serán almacenadas. Este paso está modulado por distintos sistemas de neurotransmisión de hormonas. Se encuentran involucrados la amígdala, el septum y el hipocampo.
-Tratamiento preentrenamiento: se denomina así al administrado antes de la sesión de entrenamiento, con lo que se influye así primordialmente sobre la adquisición.
-Tratamiento posentrenamiento: es el que se realiza unos pocos segundos después de la experiencia de aprendizaje, por lo que se actúa principalmente sobre la consolidación.
Las sesiones de entrenamiento que se realizan con animales de laboratorio son de dos tipos: las de habituación o de acostumbramiento, acompañadas por un bajo nivel de estrés, y las de evitación, en las que el animal intenta huir o evitar un dolor u otro estímulo displacentero. La evitación puede lograrse mediante la acción (evitación activa) o la inhibición de la acción (evitación pasiva o inhibitoria); en todas estas situaciones experimentales el animal es sometido a un elevado nivel de estrés.
Cuando se administran dosis bajas del antagonista flumazenil (5 mg/kg) a ratas en un tratamiento preentrenamiento, se incrementan la retención de habituación a una chicharra y el comportamiento de evitación activo e inhibitorio.
La administración preentrenamiento del agonista inverso ß-BCC también incrementa la retención de comportamiento de habituación y de evitación, con dosis 5 a 20 veces menores que las ansiogénicas o proconvulsivantes. Este efecto de la ß-BCC, es antagonizado por bajas dosis de flumazenil (2 mg/kg), inefectivas por sí mismas. Esta misma dosis de flumazenil antagoniza el efecto deletéreo sobre la memoria que producen el diazepam y el triazolam en el preentrenamiento.
La facilitación de la memoria observada con la administración de flumazenil sugiere que el aprendizaje en estas pruebas es pasible de un fenómeno de regulación descendente (down regulation) por un mecanismo que involucra al GABA y a los agonistas benzodiazepínicos. En aquellas pruebas de evitación donde existe un estrés agudo con liberación de BZD endógenas, es significativamente mayor el efecto favorecedor de la memoria que ocasiona el flumazenil en contraste con las pruebas de habituación (cuadro 10).
Las BZD que reúnan mayor potencia, mayor liposolubilidad y menor vida media serán potencialmente más favorecedoras del efecto amnésico.
La presencia de la amnesia anterógrada durante un tratamiento con BZD no necesariamente implica su suspensión. Deberá evaluarse si los beneficios del tratamiento superan los inconvenientes provocados por la amnesia. En estos casos, se aconseja disminuir la dosis e idear estrategias para paliar el déficit mnésico, tratando de realizar un registro escrito y evitar que el pico plasmático de la BZD se alcance durante los momentos en que se requiera un mayor rendimiento.
b) Tolerancla, dependencia y supresión
La dificultad de los pacientes en interrumpir los tratamientos con BZD y los cuadros desencadenados por su discontinuación rápida o lenta ha llevado a una controversia en la que los términos de adicción, abuso y dependencia no son claramente distinguibles (cuadro 14)
Cuadro 14. Supresión de benzodiazepinas: sintomatología clínica
Se denomina dependencia a la incapacidad para discontinuar una droga debido a la aparición de un cuadro de supresión. Se debe distinguir quién lo recibió por una indicación médica de quien se la autoadministra por su cuenta. Los pacientes que reciben la BZD por indicación médica rara vez entran en una escalada de aumento de dosificación. La tolerancia se manifiesta más bien a ciertos efectos clínicos, y aparecen primero los efectos sedante y miorrelajante, presentándose en sentido inverso a la ocupación del receptor.
Es frecuente ver a pacientes medicados durante años con trastornos cognitivos más o menos visibles en los que se evidencia el fenómeno de dependencia consecutivo a la discontinuación abrupta del tratamiento.
Se deben distinguir tres fenómenos ligados a la discontinuación:
1. El efecto recaída, que es un recrudecimiento de los síntomas originales, de comienzo gradual, si no se instaura nuevamente el tratamiento.
2. El efecto rebote se caracteriza por la rápida aparición de síntomas similares a los originales, pero más severos, que tienen tina duración transitoria y se manifiestan con insomnio, sueño con características ansiógenas, aumento del REM, cefaleas, temblor y ansiedad.
3. El fenómeno de supresión consiste en la aparición de síntomas nuevos de intensidad variable, según el grado de dependencia, y que de forma habitual aparecen entre el primero y séptimo días luego de la discontinuación, y pueden durar hasta cuatro semanas sin tratamiento.
Cuadro 15. Discontinuación de benzodiazepinas: Rebote, recaída y supresión
Dado que la dependencia no aparece con el uso de BZD a corto plazo y los estudios metódicos a largo plazo son escasos, es necesario identificar los siguientes factores de riesgo, en la administración crónica de BZD durante largos períodos de tiempo:
a) Diagnósticos erróneos y terapéuticas inapropiadas: Se halló un alto porcentaje de otras patologías (20 % de pacientes con depresión mayor, 30 % de pacientes con trastorno de pánico tratados solamente con BZD).
b) Tendencia al uso de dosis altas.
c) Incorrecta elección farmacológica por desconocimiento de la farmacocinética.
d) Excesivo tiempo de tratamiento.
e) Características del paciente, ya que aquellos que presentan antecedentes de dependencia, con trastornos fronterizos de la personalidad o con enfermedades crónicas, presentan mayores riesgos.
Los mecanismos subyacentes al fenómeno de dependencia se pueden clasificar en:
1. Modificaciones en los ligandos endógenos
Se postula que luego de la administración prolongada de fármacos con efecto agonista sobre los receptores omega ocurren cambios compensatorios a nivel de las sustancias endógenas con efecto agonista inverso. Es decir que cuanto mayor sea la potencia del agonista utilizado y mayor el tiempo de administración, la discontinuación abrupta llevará a una situación de desequilibrio a favor del agonista inverso, con manifestaciones clínicas variadas que pueden ir desde la aparición de ansiedad hasta la de cuadros convulsivos.
2. Mecanismos compensatorios de sistemas no gabaérgicos
Las acciones farmacológicas de las BZD son atribuibles primariamente a cambios en la función gabaérgica, pero existen alteraciones secundarias en diferentes sistemas de neurotransmisión.
A nivel de la serotonina existen evidencias de cambios en la función serotoninérgica durante la administración de BZD, por lo que se infiere que las neuronas gabaérgicas controlan directamente el sistema serotoninérgico a nivel del rafe dorsal, y producen una reducción inicial de la actividad serotoninérgica por inhibición presináptica.
Mecanismos de regulación ascendente (up-regulation) compensatorios determinan un aumento relativo del tono serotoninérgico después de la suspensión abrupta, con aparición de síntomas clínicos en el cuadro de supresión que obedecen a esta causa.
Con las catecolaminas ocurre algo similar. Altas dosis de BZD disminuyen el turn-over de noradrenalina y la actividad del locus coeruleus, aumentada en el estrés. Existe también evidencia de rebote de la actividad noradrenérgica durante la supresión. Los hallazgos de MOPEG incrementado en la orina de pacientes con supresión de BZD confirman estas hipótesis.
Es muy probable que las alucinaciones y las ideas paranoides, que pueden presentarse en el síndrome por supresión, se deban a la hiperactividad de proyecciones dopaminérgicas centrales .
Algunas de las acciones de las BZD sobre el apetito están mediadas por procesos que involucran a los péptidos opioides. Es probable que la pérdida del apetito en la supresión se correlacione con la disminución de su función, que podría también contribuir a los cambios en el humor y a la disforia.
Es menos conocida la interrelación con el sistema purinérgico. Las BZD incrementan la liberación de adenosina en la corteza cerebral e inhiben su recaptación en los sinaptosonias. Existen evidencias de que las BZD modulan la actividad del sistema purinérgico, con el que comparten efectos anticonvulsivantes, sedativos y atáxicos, pero no los ansiolíticos.
3. Modificaciones a nivel de los receptores
A nivel de los receptores GABA se pudo verificar un aumento de la eficacia de los agonistas inversos y una disminución de la eficacia de los agonistas .
Esto se produciría por un deslizamiento global de la función del receptor en el sentido de los agonistas inversos.
Esta hipótesis se ve reforzada por el hallazgo de que el antagonista flumazenil puede provocar convulsiones en ratones tratados previamente con flurazepam.
Además, la administración a ratones de un agonista inverso parcial, con efectos meramente ansiogénicos, produjo convulsiones Iuego de un tratamiento prolongado con BZD, por lo que se evidencia un aumento de eficacia en esas condiciones .
Estos efectos se manifiestan entre la semana 10° y 14° debidos a un cambio en la configuración proteica en el receptor más que a la síntesis de nuevos receptores. Pareciera así que este deslizamiento del receptor en la dirección del agonista inverso puede contribuir a generar muchos de los elementos de la tolerancia y supresión benzodiazepínica.
e) Reacciones paradójicas
Se denominan así a las respuestas que se obtienen con dosis habituales, y que se caracterizan por alteraciones del carácter y de los procesos intrapsíquicos, que limitan la capacidad del enfermo y son opuestas al objetivo terapéutico buscado. Su mecanismo es desconocido y son muy difíciles de predecir.
Son más frecuentes en niños, en gerontes y en pacientes con profundas alteraciones de su sistema de neurotransmisión (adictos a sustancias psicoactivas, trastornos cerebrales orgánicos).
Presentan sintomatología variable: depresión, reacciones paranoides e hipomaníacas, hostilidad, irritabilidad, agresividad y ataques de furia. En niños se han descrito cuadros con alucinaciones y gran labilidad emocional.
Sin embargo, en ciertos pacientes se han podido predecir estos efectos. Se trata de aquellos que presentan una historia con un bajo nivel de tolerancia a la frustración y un escaso control de sus impulsos autodestructivos y agresivos.
Los agonistas completos (diazepam) pueden desencadenar ataques de agresividad en estos casos; no se han podido comprobar estos efectos con los agonistas parciales (oxazepam).
También se han observado reacciones paradójicas en enfermos con severos trastornos renales y cardiovasculares, cuya intolerancia a la frustración física probablemente haya sido desinhibida por las BZD. Por ello, puede considerarse, en estos casos, como un efecto terapéutico que deberá evaluarse dentro del tratamiento psicoterapéutico general del paciente.
d) Efectos neurológicos
En altas dosis o en pacientes con marcada sensibilidad se observan a veces disartria, ataxia, vértigos y nistagmo.
e) Efectos anticolinérgicos
Son mucho más benignos y de menor cuantía que los provocados por los neurolépticos y por los antidepresivos.
La retención urinaria y la precipitación de accesos de glaucoma son los más importantes. El acceso glaucomatoso depende de la influencia de la BZD sobre la dilatación pupilar. El bloqueo colinérgico del iris, de los músculos ciliares del cristalino, provoca midriasis y parálisis de la acomodación, determinando así el aumento de la presión intraocular.
Sin embargo, se han descrito en pacientes con glaucoma de ángulo estrecho episodios glaucomatosos agudos cansados por desequilibrios neuróticos y psicóticos. En estos casos, las BZD podrían estar indicadas si no es posible controlar el desequilibrio psíquico del enfermo con otras medidas psicoterapéuticas. Deberá acompañar a la medicación con BZD un seguimiento oftalmológico adecuado, que incluya controles periódicos de la presión intraocular y la medicación antiglaucomatosa apropiada.
f) Aumento del apetito y del peso corporal
Aún no se ha podido determinar si estos efectos se deben a la acción ansiolítica o a una acción directa a nivel hipotalámico, pues a veces se presentan juntamente con galactorrea y amenorrea.
g) Acciones sobre el embarazo
Es preferible evitar su administración durante el primero y segundo trimestre del embarazo, dado el riesgo de malformaciones congénitas. Durante el tercer trimestre puede pasar a la sangre fetal una cantidad importante, por lo que pueden observarse cuadros de supresión posligadura de cordón. El recién nacido puede presentar irritabilidad, temblor, aumento del tono muscular e hiperreflexia o convulsiones. Por lo tanto, es precisa una cuidadosa historia de la medicación recibida por la madre en el preparto y posparto.
La administración de BZD como miorrelajantes uterinos durante el trabajo de parto puede producir el nacimiento de niños hipotónicos y con crisis apneicas.
h) Manejo de la discontinuación
Es conveniente considerar todas las variables en juego antes de discontinuar la medicación de un paciente que ha tomado por largo tiempo BZD.
Deberá evaluarse el riesgo/beneficio de la discontinuación. Ciertamente que es preferible la administración durante períodos breves, pero en ocasiones ello es imposible, como en los trastornos de ansiedad generalizada, trastornos de pánico, etc.; situaciones en las que hay que sopesar la probabilidad de una dependencia, frente a la certeza de una sustancial mejoría clínica, que el paciente confirma (cuadros 14 y 15).
La discontinuación debería intentarse sólo en óptimas circunstancias, cuando el paciente está con un mínimo de estrés posible, y saludable tanto emocional como físicamente.
Una forma recomendable de discontinuar la medicación benzodiazepínica consiste en disminuir las dosis diarias en un 25 % en la primera semana y otro 25 % en la segunda. En general, muchos pacientes toleran hasta ese momento el retiro de la medicación sin necesidad de administrar otro fármaco.
El otro 50 % resulta siempre más difícil, por lo que se sugiere extremar las precauciones: retiro de 12,5 % semanal si es tolerado, para llegar idealmente a la suspensión total en 6 semanas (ver cap. 14).
4-14. Benzodiazepinas de alta potencia
La alta potencia está dada por el mayor agonismo (u ocupación) de la BZD con el receptor. Este tipo de BZD presenta el efecto tranquilizante y las demás acciones farmacológicas.
Triazolobenzodiazepinas: Alprazolam
El agregado de un anillo nitrogenado a las 1-4 benzodiazepinas dio origen a las triazolobenzodiazepinas. La adición de 1 o 2 radicales cloro origina el alprazolam o el triazolam, respectivamente.
Es difícil pensar que esta pequeña modificación origine cambios tan importantes en el perfil farmacocinético y clínico. Sin embargo, los datos experimentales indican una vida media de 12-15 horas y efectos antipánico del alprazolam, y una vida media de 1,5-5 horas con efecto hipnoinductor rápido del triazolam.
El alprazolam es una BZD con propiedades ansiolítica, hipnótica, relajante y anticonvulsiva. En dosis equivalentes es de 5 a 15 veces más potente que el diazepam.
Posee un comienzo de acción más rápido y una acción más reducida que el diazepam.
La absorción de la droga, administrada por vía oral, es rápida y compleja; las concentraciones máximas en plasma se alcanzan entre la primera y segunda horas.
A las 96 horas se obtuvo en orina el 80 % de la dosis marcada. La biodisponibilidad es de 92 %. El tiempo de absorción es más lento si se la ingiere junto con alimentos, pero el grado de absorción es el mismo que tomada en ayunas.
Es agonista de los receptores GABA-benzodiazepínicos.
En la polisomnografía nocturna, de forma similar a lo que hacen los antidepresivos, alarga el período de latencia REM. Este tiempo de latencia, que se mide desde el comienzo del sueño hasta la aparición del primer REM, dura alrededor de 90 minutos en sujetos normales. En los pacientes depresivos este tiempo disminuye hasta valores inferiores a los 60 minutos, constituyendo, para algunos investigadores, un marcador biológico de la depresión mayor.
El triazolam y el alprazolam son las únicas BZD que, además de alargar el período de latencia (característica de las drogas antidepresivas), disminuyen la frecuencia y la aparición de períodos REM.
Entre los pacientes con fobias y/o pánico que responden al tratamiento con alprazolam, la sensibilidad de respuesta a la dosis es sumamente variable.
La metabolización depende del clearance y de las enzimas citocromos P450-lID6 y P450-HIA hepáticas, para la conjugación con glucurónidos de la droga madre y sus 4 metabolitos más importantes (alfa-hidroxi-alprazolam, 4-hidroxialprazolam, alfa-4-hidroxialprazolam y benzofenona), todos ellos con afinidad por el receptor GABA-A.
Con el citocromo P450-IID6, que está genéticamente determinado, el alprazolam compite con algunos antidepresivos tricíclicos (desimipramina, nortriptilina) y con bloqueantes beta-adrenérgicos (propranolol, timolol). Este citocromo es el que determina la existencia de poblaciones de «metabolizadores lentos o rápidos» .
El citocromo P450-IIIA es más inespecífico y no tiene determinación genética; se lo puede encontrar también en la mucosa intestinal. Metaboliza numerosas drogas (midazolam, triazolam, verapamil, lidocaína, etc.).
El hecho de poseer mayor liposolubilidad y una eliminación relativamente rápida, lo situaría como agonista BZD total, con los mecanismos de mayores riesgos de tolerancia, aunque en estudios a corto plazo no ha podido ser comprobado.
Diversos investigadores concuerdan en que 1 mg/oral de alprazolam es equivalente a una concentración plasmática de 10 ng/mi.
Para que la sintomatología de los ataques de pánico (con o sin fobia) pueda ser yugulada por el alprazolam, son necesarios niveles plasmáticos superiores a los 40 ng/mI (ideal, por encima 60 ng/ml).
Sin embargo, se ha podido observar que cuanto mayor es la concentración plasmática (dosis orales superiores a los 6 mg/d), si bien existen mayores éxitos terapéuticos también aumentan en frecuencia los efectos adversos. Sin embargo, se calcula que estos últimos se presentan en el 50 % de la población con niveles plasmáticos muy elevados.
Lógicamente, los efectos colaterales dependerán de la capacidad individual de eliminación de la droga y sus metabolitos, de cada paciente.
Los efectos secundarios que requieren mayor farmacovigilancia son la impulsividad (hacia sí o terceros), los fenómenos de dependencia y los de abstinencia. Sin embargo, en un metaanálisis realizado que abarcó a 3574 pacientes, no se encontraron diferencias para estas acciones con otras BZD, pese a ser la cuarta droga recetada en 1992 en Estados Unidos.
Su uso también es común en la ansiedad de la manía, la esquizofrenia y la depresión, ya que tiene un débil efecto antidepresivo.
No se ha podido demostrar que el alprazolam induzca más que otra BZD crisis de agresión o suicidio.
Clonazepam
El clonazepam es una benzodiazepina que, desde su aparición, hace más de 20 años, fue habitualmente prescrita como anticonvulsivante e indicada en otras afecciones neurológicas.
En los últimos años, se ha extendido su uso a la práctica clínica en diferentes trastornos psiquiátricos. Es considerada de alta potencia, debido a que su eficacia es mayor que la de otras BZD, a igual dosis.
Comparte las acciones farmacológicas específicas del grupo (sedativo, anticonvulsivante, miorrelajante, etc.) al incrementar la inhibición mediada por el GABA. Posee además otros mecanismos de acción que la diferencian:
– incrementa la concentración de serotonina en el espacio intersináptico;
– periféricamente actúa de forma similar a la glicina y
– produce, además, un bloqueo de tipo alfa-2 agonista del receptor noradrenérgico.
Se caracteriza por una prolongada vida media de eliminación (19-60 horas), lo que permite tina administración en 1 o 2 tomas, en una dosis diaria usual de 0,5 a 4 mg.
Su tiempo máximo de absorción es de 2,5 horas, que puede variar en función de la presencia o ausencia de alimentos en el estómago.
Su potente acción sedativa resulta útil en combinación con los neurolépticos en casos de agitación psicomotriz. De este modo, se obtienen resultados satisfactorios, con menor incidencia de efectos adversos extrapiramidales al disminuir las dosis de los antipsicóticos.
Resulta especialmente efectiva para la tranquilización en pacientes añosos, en quienes el uso de neurolépticos provoca mayores efectos secundarios, pese a que tiene que ser vigilada su acción sobre los trastornos mnésicos y la ataxia, que en esta edad son más frecuentes.
Una de las principales indicaciones actuales del clonazepam es el tratamiento de los trastornos por pánico solo o en combinación con antidepresivos, dado que en comparación con el alprazolam generaría menor tolerancia al tener el clonazepam menor liposolubilidad y mayor vida media.
Asimismo, ha demostrado ser eficaz en el control o disminución de los síntomas de las crisis maníacas.
Su utilización profiláctica en los períodos intercríticos de estos trastornos afectivos es muy controvertida.
Debido a sus características farmacocinéticas, a su afinidad por los receptores gabaérgicos y a su acción antiadrenérgica se la utiliza en el tratamiento de las adicciones a distintas sustancias o cuando se ha desarrollado tolerancia a otras benzodiazepinas, a fin de facilitar la deshabituación.
Se la ha utilizado, entre otros agonistas gabaérgicos, en pacientes que padecen disquinesia tardía con resultados positivos.
Los efectos adversos corresponden a los de este grupo de tranquilizantes, presentándose con mayor frecuencia sedación, mareo, ataxia y somnolencia.
El «efecto paradójico», al igual que con las demás BZD, es más habitual en los niños y los gerontes.
4-15.2) No benzodiazepínicos
Las imidazopiridinas actúan selectivamente sobre diferentes subtipos del receptor omega. Se las postula como de mayor especificidad para la ansiedad o el insomnio. La azapironas actuarían a través de la serotonina y las beta-carbolinas (agonistas parciales), en estudio, aparecen con un buen efecto ansiolítico.
a) Imidazopiridinas
Constituyen una nueva clase química y terapéutica de fármacos, con efectos sobre el sueño y la ansiedad. Poseen selectividad para los subtipos de receptores omega del complejo receptor GABA-A. Las dos imidazopiridinas que existen actualmente para el uso clínico son el alpidem (Ananxy1, NR, Francia) y el zolpidem (ver cap. 5).
El zolpidem es altamente selectivo para el subtipo receptor omega 1, por lo cual estaría indicado como hipnótico. Poseen este tipo de receptor la sustancia gris y el cerebelo. En cambio, el omega 2 tendría una distribución mayor en la médula espinal.
El alpidem, en cambio, tiene una afinidad para los subtipos omega 1 y 3, y no para el omega 2. Su selectividad por el receptor omega 1, con una muy baja actividad intrínseca, parece asociarse con su acción ansiolítica selectiva. Tiene una gran afinidad por el receptor omega 3, pero el rol de éste permanece aún desconocido.
Desde el punto de vista farmacocinético, tiene una amplia distribución en los tejidos ricos en lípidos, incluyendo el SNC. Después de una dosis de 3 mg/ kg por vía oral o intravenosa, más del 80 % es excretado por las heces, en un período que supera los 6 días. El 74 % se excreta por vía biliar a las 7 horas de su administración.
Se encontraron tres metabolitos activos, con acción farmacológica similar a la de la droga madre, que se eliminan con vida media similar.
Los niveles cerebrales, una vez que atraviesa la barrera hematoencefálica, son 2,5 a 4 veces mayores que los hallados en el plasma.
La dosis diaria habitual oscila entre 25 y 150 mg.
Algunos autores encontraron que su efecto ansiolítico es superior al de la buspirona y comparable al del diazepam, el lorazepam, el alprazolam y el clordiazepóxido. Sin embargo, otros autores demostraron que posee un perfil ansiolítico similar al del diazepam y el lorazepam.
Comparándolo con el lorazepam, no se observó taquifilaxia luego de 12 meses de tratamiento, ni tampoco ansiedad rebote luego de suspenderlo, después de 6 meses de tratamiento.
Tendría una especial indicación en gerontología por sus escasos efectos nocivos sobre el desempeño psicomotor, cognitivo y de la memoria. Los estudios efectuados sobre la memoria inmediata y diferida se han visto poco alterados en dosis de 75 a 150 mg/d.
La afinidad del alpidem por los receptores de tipo omega 3 es mayor en los hombres que en las mujeres. Por esta razón, se cree que tendrían una modulación de tipo estrogénico.
b) Azapironas
Comprende un grupo de moléculas entre las que se encuentra la buspirona, gepirona, isapirona y tandospirona.
Ejercen su efecto sobre las vías serotoninérgicas actuando fundamentalmente en tres niveles:
a) sobre los autorreceptores presinápticos somatodendríticos 5-HT1A, con acciones de agonistas completos (en el rafe dorsal);
b) por regulación descendente, luego de dos semanas de latencia y
c) sobre los receptores postsinápticos 5-HT1A, localizados (fundamentalmente en hipocampo) por un mecanismo adenilciclasa dependiente.
Con dosis de 20 mg/día se observa una vida media de 5-7 horas.
Los efectos ansiolíticos son similares a los de las BZD, pero no comparten ninguno de los demás efectos de éstas. Requieren un período de latencia variable para ejercer su acción, que puede extenderse más allá de las 2 semanas.
En animales de experimentación, poseen una potente acción antiagresiva y desinhibidora de las conductas estresantes.
Los efectos adversos más comunes son vértigos, náuseas y cefaleas; pueden presentarse más raramente efectos neuroendocrinos: aumento del cortisol plasmático y de la ACTH, hiperprolactinemia, aumento de somatotrofina y descenso de la temperatura corporal.
No se han descrito casos de dependencia a la buspirona, experimentales ni en humanos. En especial, se la comparó, en pacientes adictos, con otros fármacos a través de una escala que valora 102 ítemes de adicción (ARCI, Addiction Research Center Inventory), demostrando tener el menor índice adictivo, incluso en dosis altas (40 mg/d).
Podría ser particularmente útil en ansiedades en las que se requiera un uso prolongado. Algunos autores indican su empleo en la depresión mayor (por su efecto antidepresivo) en combinación con IRSS.
c) Beta-carbolinas. Abecarnil
Es un derivado de una clase de compuestos conocidos como ß-carbolinas, las cuales se ligan selectivamente y con alta afinidad al receptor benzodiazepínico. Es un agonista parcial.
Los modelos animales sugirieron que el abecarnil es un potente ansiolítico. Comparado con las benzodiazepinas, tiene menores interacciones con el etanol. En el primer ensayo doble ciego controlado con placebo de abecarnil, se encontró que con dosis de 3-9 mg/día, los pacientes mostraron mejoría en ratings globales, comparados con dosis más altas (7,545 mg/día y 15-30 mg/día) y placebo. Con dosis más altas, los pacientes experimentaron efectos sedativos del SNC y leves a moderados síntomas de abstinencia con una pérdida de eficacia.
Ha demostrado una potente actividad ansiolítica y anticonvulsivante. Resulta seguro, en dosis superiores a 90 mg/día, con efectos adversos similares a las BZD (fatiga, mareos, alteraciones en la marcha, inseguridad al conducir), que aparecen también con la dosis usual.
En un estudio multicéntrico se ha comprobado su utilidad en el trastorno de ansiedad generalizada (TAG), en dosis de 3-9 mg/día.
Comparado con alprazolam y placebo en un estudio doble ciego se lo encontró especialmente eficaz en el tratamiento del TAG. A largo plazo y en forma intermitente presentó menos síntomas de supresión que el alprazolam.
4-16. Características del tratamiento con benzodiazepinas
Pese a su inocuidad, es uno de los pocos tratamientos psicofarmacológicos, en que el médico administrador, debe esclarecer exhaustivamente con el paciente la bondad y riesgos del mismo. Se debe diferenciar a los pacientes que no cumplen con las directivas impartidas para el tratamiento, de aquellos otros que no lo hacen por características de personalidad (riesgo adictivo). En estos últimos se deben aumentar los controles y disminuir la cantidad de medicación que se prescribe por receta. De cualquier forma, siempre se medirá la ecuación riesgo/beneficio, ya que por ejemplo la «dependencia» a las benzodiazepinas será de menores riesgos, frente a otras sustancias adictivas (alcohol, cocaína, opiáceos, etc.).
Médicos y pacientes tienden a utilizar las benzodiazepinas como sustitutos, cuando «no es posible» realizar un tratamiento psicoterapéutico, en situaciones vitales o estresantes que producen ansiedad, o ante la incapacidad para adecuarse a circunstancias que hasta ese momento aparecían como normales o «sanas» y que ahora se consideran anormales o «enfermas».
Esta indicación o uso debe discutirse con el paciente, a quien hay que advertir sobre los probables efectos adversos del fármaco, como somnolencia, efecto residual al día siguiente (hangover), la potencialización con el consumo de bebidas alcohólicas y el peligro de la sobre o subdosificación por interacciones medicamentosas (especialmente antihistamínicos como la cimetidina y anticoagulantes orales). Se ha de comunicar a los pacientes sobre los efectos paradójicos, y la posibilidad de que, en algunos casos, se produzcan amnesias anterógradas, debiéndose evaluar las expectativas puestas por cada enfermo en el tratamiento.
Se deberá realizar una prueba de tratamiento durante 1-2 meses como metodología para valorar la eficacia del medicamento indicado en el período agudo de la enfermedad y otra prueba de administración intermitente del fármaco (con períodos libres de medicación) durante el período crónico.
Las benzodiazepinas de acción prolongada (en general con metabolitos activos producidos por la biotransformación en dos fases de excreción: oxidación y glucuronización) alcanzan la estabilización de sus niveles plasmáticos luego de 1 a 2 semanas. Durante este lapso pueden producirse períodos de mayor o menor concentración plasmática. En el primer caso aparecerán síntomas de sobredosificación (somnolencia, ataxia) y, en el segundo caso, de inefectividad terapéutica. Si no se controla con cuidado esta situación, el paciente desechará la medicación por inútil. Esta alternativa se puede evitar modificando adecuadamente las dosis e investigando las interacciones farmacológicas durante las primeras semanas. Las benzodiazepinas de acción intermedia o corta (en general con pocos metabolitos activos producidos por la biotransformación en una fase única de excreción por glucuronización) tienen efectos menos duraderos y alcanzan niveles plasmáticos rápidamente, por lo cual se administran varias veces al día.
La discontinuación en la administración de ambos tipos de benzodiazepinas debe hacerse muy lentamente, en especial con las de acción corta por la posibilidad de generar fenómenos de rebote, ya sea de ansiedad o de insomnio, como se ha observado con el triazolam, con el agravante de producir alteraciones de la amnesia de retención y/o anterógrada.
Las principales diferencias diagnósticas que deben establecerse para utilizar benzodiazepinas y/o antidepresivos es si existen crisis de ansiedad generalizada (ataques de pánico) acompañadas o no de alteraciones fóbicas y síndromes obsesivo-compulsivos (véanse capítulos especiales sobre pánico y trastorno obsesivo-compulsivo).
Estas diferencias permitirán indicar medicaciones adecuadas que en un 5080 por ciento resultan efectivas en estos trastornos neuróticos.